Tamanho e Participação do Mercado de Serviços para Pagadores de Saúde (HPS)
Análise do Mercado de Serviços para Pagadores de Saúde (HPS) por Mordor Intelligence
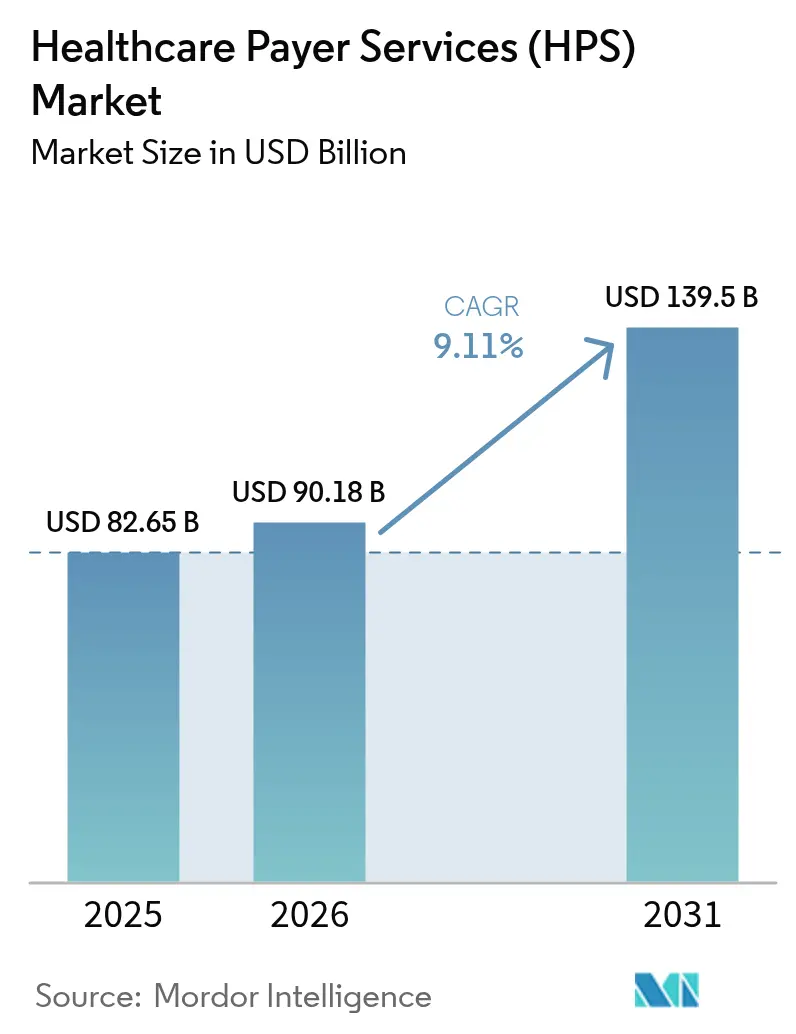
O tamanho do mercado de serviços para pagadores de saúde (HPS) foi avaliado em USD 82,65 bilhões em 2025 e estimado para crescer de USD 90,18 bilhões em 2026 para atingir USD 139,5 bilhões até 2031, a um CAGR de 9,11% durante o período de previsão (2026-2031). A pressão crescente para reduzir os gastos administrativos, a crescente complexidade regulatória e a rápida infusão de inteligência artificial nos fluxos de trabalho de sinistros estão se combinando para sustentar um saudável impulso de crescimento de dois dígitos. Especialistas em processos de negócios de ponta a ponta capturam participações ao agrupar sinistros, membros e funções de provedores em plataformas modernas de nuvem. Ao mesmo tempo, os contratos com forte componente de TI focados em análise de dados e automação robótica de processos estão escalando ainda mais rapidamente. Os casos de uso de IA generativa que encurtam os ciclos de processamento de sinistros e melhoram a integridade dos pagamentos estão rapidamente migrando de projeto-piloto para produção, reforçando a proposta de valor geral que a terceirização oferece. Ao mesmo tempo, o endurecimento das regras de privacidade de dados e o aumento acentuado nas tentativas de intrusão cibernética estão levando os pagadores a preferir parceiros que possam comprovar arquiteturas de confiança zero, criptografia auditada e controles de acesso multifator.
Principais Conclusões do Relatório
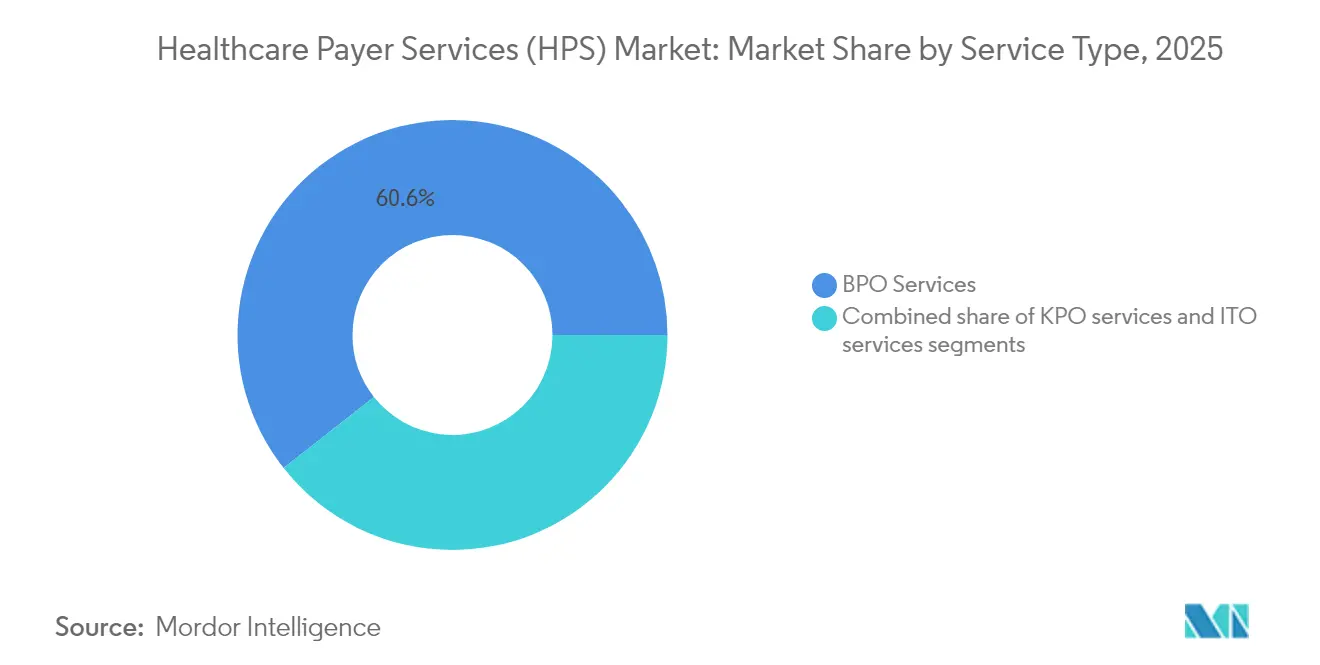
- Por tipo de serviço, a Terceirização de Processos de Negócios liderou com uma participação de mercado de serviços para pagadores de saúde de 60,62% em 2025; a Terceirização de TI está projetada para crescer a um CAGR de 9,74% até 2031.
- Por aplicação, a Gestão de Sinistros representou 31,22% do tamanho do mercado de serviços para pagadores de saúde em 2025, enquanto Análise e Gestão de Fraudes está preparada para expandir a um CAGR de 10,35% até 2031.
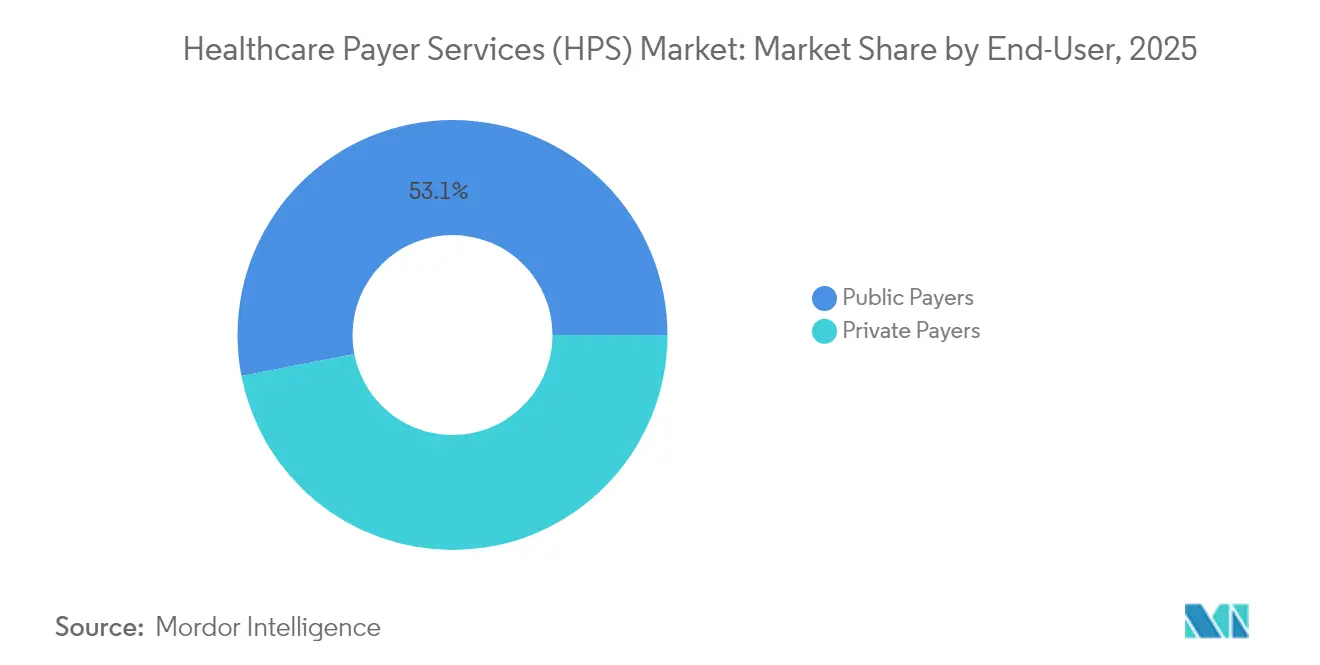
- Por usuário final, os Pagadores Públicos representaram 53,05% da receita de 2025; os Pagadores Privados estão preparados para registrar o CAGR mais rápido de 9,48% durante a janela de previsão.
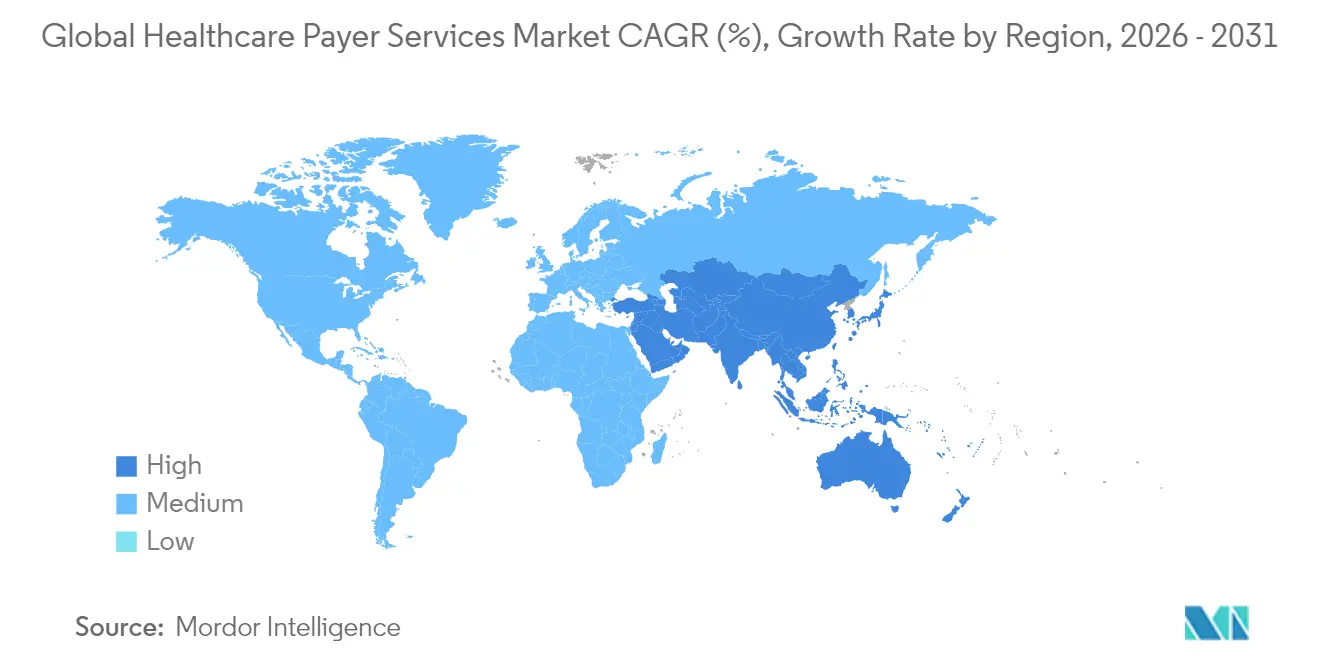
- A América do Norte reteve 46,10% da receita global em 2025, enquanto a Ásia-Pacífico está prevista para entregar o maior CAGR regional de 10,12% de 2026 a 2031.
Nota: Os números de tamanho de mercado e previsão neste relatório são gerados usando a estrutura de estimativa proprietária da Mordor Intelligence, atualizada com os dados e insights mais recentes disponíveis até 2026.
Tendências e Perspectivas do Mercado Global de Serviços para Pagadores de Saúde (HPS)
Análise do Impacto dos Impulsionadores*
| Impulsionador | (~) % de Impacto na Previsão do CAGR | Relevância Geográfica | Prazo de Impacto |
|---|---|---|---|
| Transição para modelos de reembolso baseados em valor | +2.1% | América do Norte; Europa | Médio prazo (2-4 anos) |
| Crescimento da fraude em saúde exigindo análise avançada | +1.8% | Global, ênfase na América do Norte | Curto prazo (≤2 anos) |
| Adoção rápida de IA Generativa e RPA para automação de sinistros | +1.7% | América do Norte; Europa; Ásia-Pacífico | Curto prazo (≤2 anos) |
| Escalada das pressões de custos administrativos sobre os pagadores | +1.5% | Global | Curto prazo (≤2 anos) |
| Expansão dos ecossistemas de saúde digital e interoperabilidade | +1.3% | América do Norte; Europa; Ásia-Pacífico | Médio prazo (2-4 anos) |
| Investimento de capital privado acelerando a demanda por terceirização | +0.6% | América do Norte; Europa | Médio prazo (2-4 anos) |
| Fonte: Mordor Intelligence | |||
Transição para Modelos de Reembolso Baseados em Valor
As metas políticas dos EUA preveem que cada beneficiário do Medicare esteja inscrito em um relacionamento de cuidado responsável até 2030, empurrando os pagadores em direção a análises avançadas, mecanismos de coordenação de cuidados e contratação baseada em desempenho. Planos de saúde menores frequentemente carecem do capital e da expertise para desenvolver essas capacidades internamente, provocando um aumento nos contratos de terceirização especializada que agrupam conhecimentos atuariais com a administração de pagamentos baseados em risco. Pesquisas do setor[1]Medical Group Management Association, "Menos da Metade dos Líderes de Práticas Médicas Têm Perspectiva Positiva sobre Cuidados Baseados em Valor," mgma.com mostram que menos da metade dos líderes de práticas médicas se sentem confiantes em executar cuidados baseados em valor, sublinhando uma lacuna crescente de competências que parceiros externos preenchem. Provedores com experiência comprovada em modelos de pagamento alternativos estão, portanto, ganhando contratos plurianuais para gerenciar episódios de cuidado, medir resultados e conciliar cálculos de economias compartilhadas. Esses compromissos tipicamente começam com a modernização da plataforma de dados e se expandem para o envolvimento integral dos membros, criando fluxos de receita recorrentes para os fornecedores. À medida que as métricas de qualidade substituem as métricas de volume, a demanda por feeds de dados clínicos em tempo real e algoritmos preditivos de custo de cuidado impulsiona ainda mais a adoção de soluções terceirizadas.
Crescimento da Fraude em Saúde Exigindo Análise Avançada
A fraude e o abuso drenam aproximadamente 3% do total dos gastos a cada ano, levando os pagadores a implantar mecanismos de aprendizado de máquina capazes de pontuar sinistros antes do pagamento. Parceiros de terceirização que combinam expertise no domínio com modelos proprietários de detecção de anomalias estão entregando ciclos de adjudicação 60% mais rápidos e 12% de maior precisão[2]Ramesh Pingili, "A Integração da IA Generativa no RPA para Processamento Aprimorado de Sinistros de Seguros," iaeme.com em programas-piloto. Esses resultados tangíveis estão transformando a análise de fraudes de complemento opcional em requisito central nos novos pedidos de proposta. Os contratos norte-americanos estipulam cada vez mais acordos de economias compartilhadas, com fornecedores recompensados por cada dólar recuperado de cobranças indevidas. Para sustentar o desempenho dos modelos, os provedores estão incorporando geração de dados sintéticos e pipelines de aprendizado contínuo que minimizam falsos positivos. À medida que os esquemas de fraude evoluem em direção ao roubo de identidade e à manipulação de credenciais de provedores, redes colaborativas de inteligência de ameaças entre pagadores e fornecedores estão se tornando características padrão dos contratos-mestre de serviços.
Adoção Rápida de IA Generativa e RPA para Automação de Sinistros
Quase 80% dos planos de saúde dos EUA estão modernizando a infraestrutura para implantar ferramentas de inteligência artificial que leem, triagem e codificam documentos clínicos. Os fluxos de trabalho robóticos agora extraem códigos de diagnóstico, aplicam edições de apólices e alimentam dados estruturados diretamente nos sistemas centrais de administração, reduzindo o tempo médio de processamento de dias para minutos. Empresas de terceirização que mantêm grandes conjuntos de dados rotulados e modelos de linguagem pré-treinados podem integrar novos clientes pagadores em semanas, contornando os longos ciclos de desenvolvimento que as iniciativas internas frequentemente enfrentam. Além da velocidade, a IA generativa melhora a satisfação dos membros ao permitir comunicações digitais instantâneas que explicam os motivos de negação em linguagem simples. Os primeiros adotantes relatam reduções materiais no retrabalho e no tráfego do centro de atendimento, reforçando o argumento de negócios para parcerias com terceiros. À medida que os custos de tecnologia caem, os pagadores regionais de médio porte estão entrando no mercado, ampliando a base de clientes para os fornecedores.
Escalada das Pressões de Custos Administrativos sobre os Pagadores
A despesa administrativa como proporção do prêmio permanece em trajetória ascendente, alimentada pela inflação salarial e pelo aumento do preço de talentos especializados. Pesquisas com executivos de pagadores indicam que mais de 90% planejam aumentar o uso de fornecedores terceirizados para aliviar a pressão de custos. A terceirização consolida tarefas repetitivas de back office em múltiplos clientes, desbloqueando economias de escala indisponíveis para planos de saúde individuais. Os fornecedores também absorvem os custos de atualização tecnológica, permitindo que os pagadores migrem para plataformas nativas de nuvem sem desembolso significativo de capital. As estruturas contratuais estão mudando em direção a preços baseados em resultados, transferindo uma parte do risco de eficiência dos pagadores para os prestadores de serviços. À medida que o mercado de trabalho se aperta ainda mais, a vantagem de custo relativa de locais offshore maduros como a Índia e as Filipinas permanece atrativa, mesmo após considerar os gastos com segurança e conformidade.
Análise do Impacto das Restrições*
| Restrição | (~) % de Impacto na Previsão do CAGR | Relevância Geográfica | Prazo de Impacto |
|---|---|---|---|
| Endurecimento das regulamentações de privacidade de dados e localização | -1.2% | América do Norte; Europa | Médio prazo (2-4 anos) |
| Elevado risco de violação de cibersegurança em bases de dados de pagadores | -0.9% | Global | Curto prazo (≤2 anos) |
| Inflação de custos trabalhistas nos principais centros de terceirização | -0.8% | Ásia-Pacífico, especialmente Índia | Médio prazo (2-4 anos) |
| Custos ocultos de transição e governança em contratos de terceirização | -0.7% | Global | Curto prazo (≤2 anos) |
| Fonte: Mordor Intelligence | |||
Endurecimento das Regulamentações de Privacidade de Dados e Localização
Um Aviso de Proposta de Regulamentação de dezembro de 2024 do Departamento de Saúde e Serviços Humanos dos EUA exigiria criptografia[3]Departamento de Saúde e Serviços Humanos dos EUA, "Aviso de Proposta de Regulamentação da Regra de Segurança HIPAA," hhs.gov de todas as informações de saúde protegidas eletronicamente e formalizaria a autenticação multifator em todo o ecossistema de saúde. Restrições paralelas sob a Lei de Proteção dos Dados dos Americanos contra Adversários Estrangeiros limitam os fluxos de dados transfronteiriços, obrigando os fornecedores a estabelecer hospedagem local e trilhas de auditoria auditáveis. Essas camadas de conformidade adicionam custo e complexidade aos modelos de entrega offshore, erodindo parte do arbitragem tradicional de trabalho. Os clientes europeus impõem controles igualmente rígidos sob o Regulamento Geral sobre a Proteção de Dados, enquanto várias jurisdições da Ásia-Pacífico agora exigem que os dados de saúde residam dentro das fronteiras nacionais. Os fornecedores capazes de demonstrar técnicas certificadas de segmentação de dados e opções de nuvem soberana local ganham uma vantagem competitiva. No entanto, o desembolso de capital necessário para manter múltiplos ambientes geo-segregados pode frear o crescimento dos provedores menores.
Elevado Risco de Violação de Cibersegurança em Bases de Dados de Pagadores
Os registros de saúde atingem preços premium na dark web, levando os agentes de ameaça a visar as seguradoras por meio de phishing, comprometimento da cadeia de suprimentos e ransomware. Uma revisão federal recente constatou que as auditorias anteriores de conformidade com o HIPAA capturaram apenas uma pequena fatia da exposição real ao risco, motivando pedidos por escopos de inspeção mais amplos e aprofundados. Para as relações de terceirização, o elevado risco de violação se traduz em protocolos mais rígidos de gestão de riscos de fornecedores, prêmios mais altos de seguro cibernético e ciclos mais longos de negociação de contratos. Os acordos de nível de serviço agora especificam objetivos de tempo de recuperação medidos em minutos e exigem testes de penetração independentes pelo menos anualmente. Os fornecedores que investiram em estruturas de confiança zero e centros de monitoramento contínuo de segurança podem mitigar as preocupações dos clientes, mas os gastos incrementais com segurança podem moderar a expansão das margens ao longo do período de previsão.
*Nossas previsões atualizadas tratam os impactos de impulsionadores e restrições como direcionais, não aditivos. As previsões de impacto revisadas refletem o crescimento base, os efeitos de mix e as interações entre variáveis.
Análise de Segmentos
Por Tipo de Serviço: BPO Mantém Escala, ITO Lidera o Crescimento
A Terceirização de Processos de Negócios capturou 60,62% da receita de 2025, refletindo a dependência histórica dos pagadores em parceiros externos para sinistros, cadastramento e tarefas de rede de provedores. O tamanho do mercado de serviços para pagadores de saúde para atividades de BPO cresceu junto com o crescimento do cadastramento em programas de seguro governamental, e os contratos agrupados que incorporam análises de integridade de pagamentos agora ancoram compromissos plurianuais. As plataformas emergentes de fornecedores combinam adjudicação humana com mecanismos de regras, reduzindo as taxas de aviso de deficiência em auditorias do CMS e impulsionando melhorias mensuráveis na relação de perda médica.
A Terceirização de Tecnologia da Informação se expande a um CAGR de 9,74%, o mais rápido entre todas as linhas de serviço. A demanda se concentra na migração para a nuvem, interoperabilidade baseada em API e modernização de data warehouse que sustenta a análise de reembolso baseada em valor. Vários pagadores regionais migraram pilhas inteiras de administração central para plataformas hospedadas por fornecedores em 2024, reduzindo os ciclos de atualização de versões anuais para versões trimestrais. A Terceirização de Processos de Conhecimento permanece uma camada de nicho, mas estratégica, fornecendo modelagem atuarial e capacidade de relatórios regulatórios onde persistem escassezas de talentos domésticos.
Nota: As participações de segmento de todos os segmentos individuais estão disponíveis mediante a compra do relatório
Por Aplicação: Gestão de Sinistros Domina, Análise Ganha Tração
A Gestão de Sinistros deteve 31,22% da participação de mercado de serviços para pagadores de saúde em 2025, sublinhando o impacto nos custos da eficiência na adjudicação. Os fornecedores que usam assistentes de codificação baseados em IA generativa encurtaram os tempos de processamento na primeira passagem em 60% e reduziram as taxas de apelação, liberando a equipe dos pagadores para se concentrar em exceções complexas. O tamanho do mercado de serviços para pagadores de saúde vinculado a sinistros está, portanto, preparado para crescer de forma constante em termos absolutos, mesmo que sua participação percentual diminua em favor de ofertas orientadas por dados.
Análise e Gestão de Fraudes registra o maior CAGR de 10,35% até 2031, à medida que os pagadores priorizam a prevenção proativa de perdas em detrimento da recuperação retrospectiva. Os contratos de terceirização frequentemente agrupam a detecção de anomalias em tempo real com o quadro de pessoal da unidade de investigação especial, criando modelos de honorários vinculados a resultados. Portais integrados de membros e provedores, automação de faturamento e suporte de recursos humanos completam a pilha de aplicações, contribuindo com volume incremental, mas permanecendo secundários ao segmento de análises de alto valor.
Por Usuário Final: Programas Públicos Ancoram o Volume, Operadoras Privadas Aceleram
Programas públicos como Medicare, Medicaid e fundos regionais de previdência social responderam por 53,05% da receita de 2025, refletindo sua enorme escala de cadastramento. O tamanho do mercado de serviços para pagadores de saúde atribuível aos pagadores públicos cresce junto com os imperativos federais de migrar para estruturas de cuidado responsável que requerem novas capacidades de compartilhamento de dados e rastreamento de qualidade. Os parceiros de terceirização fornecem painéis de coordenação de cuidados, codificação de ajuste de risco e módulos de divulgação a beneficiários que pequenos planos estaduais não poderiam construir sozinhos.
Os pagadores privados registram o CAGR mais rápido de 9,48%, impulsionado pelo brioso cadastramento no Medicare Advantage e pelo renovado interesse dos empregadores em desenhos de benefícios inovadores. Os contratos cobrem cada vez mais chatbots de envolvimento de membros, carteiras de identidade digitais e ferramentas de estimativa de custos em tempo real que diferenciam as ofertas dos planos. Com as margens pressionadas pela incerteza da tendência médica, as operadoras privadas favorecem fornecedores dispostos a vincular a remuneração a reduções tangíveis de despesas administrativas, reforçando a perspectiva de crescimento do segmento.
Nota: As participações de segmento de todos os segmentos individuais estão disponíveis mediante a compra do relatório
Análise Geográfica
A América do Norte produziu 46,10% da receita global de 2025 e está projetada para expandir a um CAGR de 8,96% até 2031. Redes maduras de intercâmbio eletrônico de dados, adoção precoce de IA generativa e uma agenda regulatória ativa sustentam a demanda por terceirização. Os compromissos federais com cuidados responsáveis intensificam a necessidade de soluções de compartilhamento de dados e rastreamento de resultados, levando os planos regionais a aprofundar as parcerias com fornecedores.
A Ásia-Pacífico apresenta o CAGR mais rápido de 10,12%, à medida que a renda disponível crescente e a ampliação da penetração de seguros na Índia, na Indonésia e na China continental ampliam a base endereçável. A Índia continua dominando como centro de entrega, fornecendo 55-65% da capacidade global de centros de capacidade para o setor de serviços para pagadores de saúde, enquanto as Filipinas fortalecem seu nicho em serviços de membros baseados em voz. A inflação de custos trabalhistas e as regras locais de soberania de dados moderam a expansão das margens, mas não prejudicam o crescimento.
A Europa registra um CAGR estável de 8,71%, impulsionado pela adoção da saúde digital e pelo envelhecimento populacional. As necessidades rigorosas de conformidade com o Regulamento Geral sobre a Proteção de Dados elevam a importância da hospedagem na região e da criptografia certificada, impulsionando a demanda por centros nearshore na Europa Central e Oriental. O Oriente Médio e África e a América do Sul contribuem com participações menores, mas crescentes, alimentadas pela modernização dos sistemas de saúde e pela pressão regulatória para ampliar a cobertura.
Cenário Competitivo
O mercado de serviços para pagadores de saúde apresenta concentração moderada. Cinco fornecedores globais — Accenture, Cognizant, TCS, Infosys e Optum — respondem coletivamente por uma parcela considerável, mas dezenas de especialistas de médio porte prosperam ao visar funções de nicho como integridade de pagamentos ou codificação de ajuste de risco. A Accenture sozinha executou 27 aquisições estratégicas em 2024[4]CRN, "Todas as Aquisições da Accenture em 2024," crn.com, aprofundando as capacidades no setor público e de saúde federal. A Cognizant expandiu a análise de pagadores por meio de aquisições complementares direcionadas, enquanto a Infosys fortaleceu as ofertas de migração para nuvem para clientes do plano Blue.
A diferenciação tecnológica supera a arbitragem de trabalho como principal alavanca competitiva. Os fornecedores exibem modelos proprietários de IA generativa, bibliotecas de automação robótica e repositórios curados de dados de saúde para conquistar renovações e vender serviços adjacentes. Os acordos de co-inovação com provedores de nuvem em hiperescala aceleram os roteiros de produtos e incorporam os fornecedores mais profundamente nas arquiteturas dos clientes.
A atividade de capital privado adiciona uma camada de dinamismo. Negócios recentes incluem o investimento majoritário da EQT na GeBBS Healthcare Solutions, que visa criar uma plataforma integrada de ciclo de receita e serviços para pagadores. Os influxos de capital financiam atualizações tecnológicas e expansão geográfica, mas também intensificam a competição à medida que empresas recém-capitalizadas fazem propostas agressivas para grandes renovações.
Líderes do Setor de Serviços para Pagadores de Saúde (HPS)
Accenture plc
Cognizant Technology Solutions
Infosys Ltd.
Tata Consultancy Services
UnitedHealth Group
- *Isenção de responsabilidade: Principais participantes classificados em nenhuma ordem específica
Desenvolvimentos Recentes do Setor
- Janeiro de 2025: O Departamento de Saúde e Serviços Humanos dos EUA divulgou seu plano estratégico para a adoção responsável de IA em saúde e serviços humanos, delineando princípios que influenciam diretamente o design das soluções dos fornecedores.
- Dezembro de 2024: Os Centros de Serviços Medicare e Medicaid confirmaram que o modelo VBID do Medicare Advantage será encerrado após 2025, exigindo que os pagadores e seus parceiros de terceirização ajustem os fluxos de trabalho de design de benefícios e relatórios de dados.
- Setembro de 2024: A EQT adquiriu a GeBBS Healthcare Solutions para escalar ofertas de ciclo de receita e serviços para pagadores habilitadas por tecnologia.
- Julho de 2024: A Amulet Capital Partners fechou um fundo de USD 1,2 bilhão direcionado a plataformas de ciências da vida e serviços para pagadores de saúde, sinalizando um robusto apetite dos investidores pelo setor.
Escopo do Relatório do Mercado Global de Serviços para Pagadores de Saúde (HPS)
De acordo com o escopo do relatório, os provedores de serviços para pagadores de saúde auxiliam os pagadores a engajar ativamente os membros, cumprir os requisitos de conformidade, reduzir os custos de saúde e melhorar o desempenho operacional geral. O Mercado de Serviços para Pagadores de Saúde é Segmentado por Tipo de Serviço (Terceirização de Processos de Negócios, Serviços de Terceirização de TI, Serviços de Terceirização de Processos de Conhecimento), Aplicação (Serviços de Gestão de Sinistros, Serviço Integrado de Front Office e Operações de Back Office, Serviços de Gestão de Membros, Serviços de Gestão de Provedores, Serviços de Gestão de Faturamento e Contas, Serviços de Análise e Gestão de Fraudes, Serviços de Recursos Humanos), Usuário Final (Pagadores Privados, Pagadores Públicos) e Geografia (América do Norte, Europa, Ásia-Pacífico, Oriente Médio e África, e América do Sul). O relatório de mercado também abrange os tamanhos de mercado estimados e tendências para 17 países nas principais regiões globais. O relatório oferece o valor (em milhões de USD) para os segmentos acima.
| Serviços de Terceirização de Processos de Negócios (BPO) |
| Serviços de Terceirização de TI (ITO) |
| Serviços de Terceirização de Processos de Conhecimento (KPO) |
| Serviços de Gestão de Sinistros |
| Operações Integradas de Front Office e Back Office |
| Serviços de Gestão de Membros |
| Serviços de Gestão de Provedores |
| Serviços de Gestão de Faturamento e Contas |
| Serviços de Análise e Gestão de Fraudes |
| Serviços de Recursos Humanos |
| Pagadores Privados |
| Pagadores Públicos |
| América do Norte | Estados Unidos |
| Canadá | |
| México | |
| Europa | Alemanha |
| Reino Unido | |
| França | |
| Itália | |
| Espanha | |
| Restante da Europa | |
| Ásia-Pacífico | China |
| Índia | |
| Japão | |
| Austrália | |
| Coreia do Sul | |
| Restante da Ásia-Pacífico | |
| Oriente Médio e África | CCG |
| África do Sul | |
| Restante do Oriente Médio e África | |
| América do Sul | Brasil |
| Argentina | |
| Restante da América do Sul |
| Por Tipo de Serviço | Serviços de Terceirização de Processos de Negócios (BPO) | |
| Serviços de Terceirização de TI (ITO) | ||
| Serviços de Terceirização de Processos de Conhecimento (KPO) | ||
| Por Aplicação | Serviços de Gestão de Sinistros | |
| Operações Integradas de Front Office e Back Office | ||
| Serviços de Gestão de Membros | ||
| Serviços de Gestão de Provedores | ||
| Serviços de Gestão de Faturamento e Contas | ||
| Serviços de Análise e Gestão de Fraudes | ||
| Serviços de Recursos Humanos | ||
| Por Usuário Final | Pagadores Privados | |
| Pagadores Públicos | ||
| Por Geografia (Valor) | América do Norte | Estados Unidos |
| Canadá | ||
| México | ||
| Europa | Alemanha | |
| Reino Unido | ||
| França | ||
| Itália | ||
| Espanha | ||
| Restante da Europa | ||
| Ásia-Pacífico | China | |
| Índia | ||
| Japão | ||
| Austrália | ||
| Coreia do Sul | ||
| Restante da Ásia-Pacífico | ||
| Oriente Médio e África | CCG | |
| África do Sul | ||
| Restante do Oriente Médio e África | ||
| América do Sul | Brasil | |
| Argentina | ||
| Restante da América do Sul | ||
Principais Perguntas Respondidas no Relatório
Quais desafios operacionais estão levando as seguradoras de saúde a terceirizar serviços para pagadores?
As seguradoras de saúde enfrentam custos administrativos crescentes, margens de reembolso cada vez mais apertadas e regras complexas de faturamento baseado em valor, levando-as a externalizar tarefas de alto volume, como adjudicação de sinistros, envolvimento de membros e gestão de dados de provedores, para especialistas que podem distribuir custos fixos entre múltiplos clientes.
Como a inteligência artificial generativa está remodelando o processamento de sinistros na terceirização de serviços para pagadores de saúde?
As ferramentas de inteligência artificial generativa automatizam a extração de dados de documentos clínicos, recomendam códigos de diagnóstico precisos e sinalizam discrepâncias de apólices em tempo real, permitindo que os parceiros de terceirização reduzam os prazos de processamento, diminuam as taxas de erro e liberem a equipe dos pagadores para o tratamento de exceções de maior valor.
Quais áreas funcionais registram a adoção mais rápida de terceirização entre os pagadores privados?
Os pagadores privados estão rapidamente contratando fornecedores terceirizados para análises avançadas, detecção de fraudes e soluções digitais de experiência do membro, pois essas capacidades requerem grandes conjuntos de dados, talentos especializados e atualização tecnológica contínua que são difíceis de manter internamente.
Como a evolução das regulamentações de privacidade de dados está influenciando a seleção de fornecedores neste mercado?
Novas regras que exigem criptografia, autenticação multifator e hospedagem de dados no país estão direcionando as seguradoras para fornecedores que operam nuvens soberanas, demonstram arquiteturas de confiança zero e possuem certificações de segurança atuais de terceiros.
Qual é o papel do investimento de capital privado na dinâmica competitiva da terceirização de serviços para pagadores?
As empresas de capital privado estão consolidando provedores de nicho em plataformas de serviço completo, injetando capital para atualizações tecnológicas e campanhas agressivas de entrada no mercado, o que intensifica a concorrência de preços ao mesmo tempo em que amplia a gama de ofertas integradas disponíveis para as seguradoras.
Por que os centros de entrega da Ásia-Pacífico são cada vez mais atrativos para contratos globais de terceirização?
Os centros da Ásia-Pacífico combinam grandes forças de trabalho treinadas clinicamente com controles de cibersegurança cada vez mais maduros, permitindo que os fornecedores ofereçam suporte multilíngue, operações de 24 horas e preços competitivos que atraem os pagadores em busca de eficiência e conformidade.
Página atualizada pela última vez em:



