Healthcare Payer Services (HPS) Marktgröße und Marktanteil
Healthcare Payer Services (HPS) Marktanalyse von Mordor Intelligence
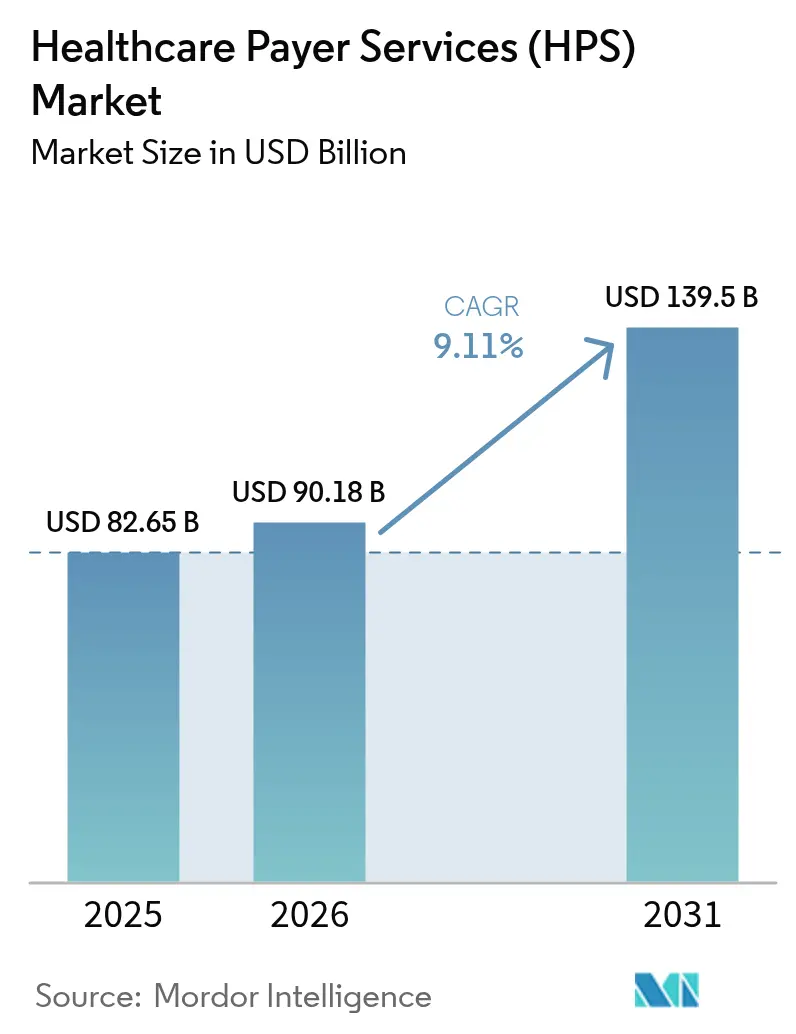
Die Marktgröße für Healthcare Payer Services (HPS) wurde im Jahr 2025 auf 82,65 Milliarden USD geschätzt und soll von 90,18 Milliarden USD im Jahr 2026 auf 139,5 Milliarden USD bis 2031 wachsen, bei einer CAGR von 9,11 % während des Prognosezeitraums (2026–2031). Der erhöhte Druck zur Reduzierung der Verwaltungsausgaben, die zunehmende regulatorische Komplexität sowie die rasche Integration von künstlicher Intelligenz in Claims-Workflows tragen gemeinsam dazu bei, ein gesundes zweistelliges Wachstumsmomentum aufrechtzuerhalten. End-to-End-Geschäftsprozessspezialisten gewinnen Marktanteile, indem sie Claims-, Mitglieder- und Anbieter-Funktionen auf modernen Cloud-Plattformen bündeln. Gleichzeitig wachsen IT-intensive Engagements mit Schwerpunkt auf Datenanalyse und robotergestützter Prozessautomatisierung noch schneller. Generative-KI-Anwendungsfälle, die Claims-Bearbeitungszyklen verkürzen und die Zahlungsintegrität verbessern, verlagern sich rasch von der Pilotphase in den Produktionsbetrieb und stärken das Gesamtnutzenversprechen des Outsourcings. Gleichzeitig veranlassen verschärfte Datenschutzvorschriften und ein starker Anstieg von Cyberangriffen die Kostenträger dazu, Partner zu bevorzugen, die Zero-Trust-Architekturen, geprüfte Verschlüsselung und Multi-Faktor-Zugriffskontrollen nachweisen können.
Wesentliche Erkenntnisse des Berichts
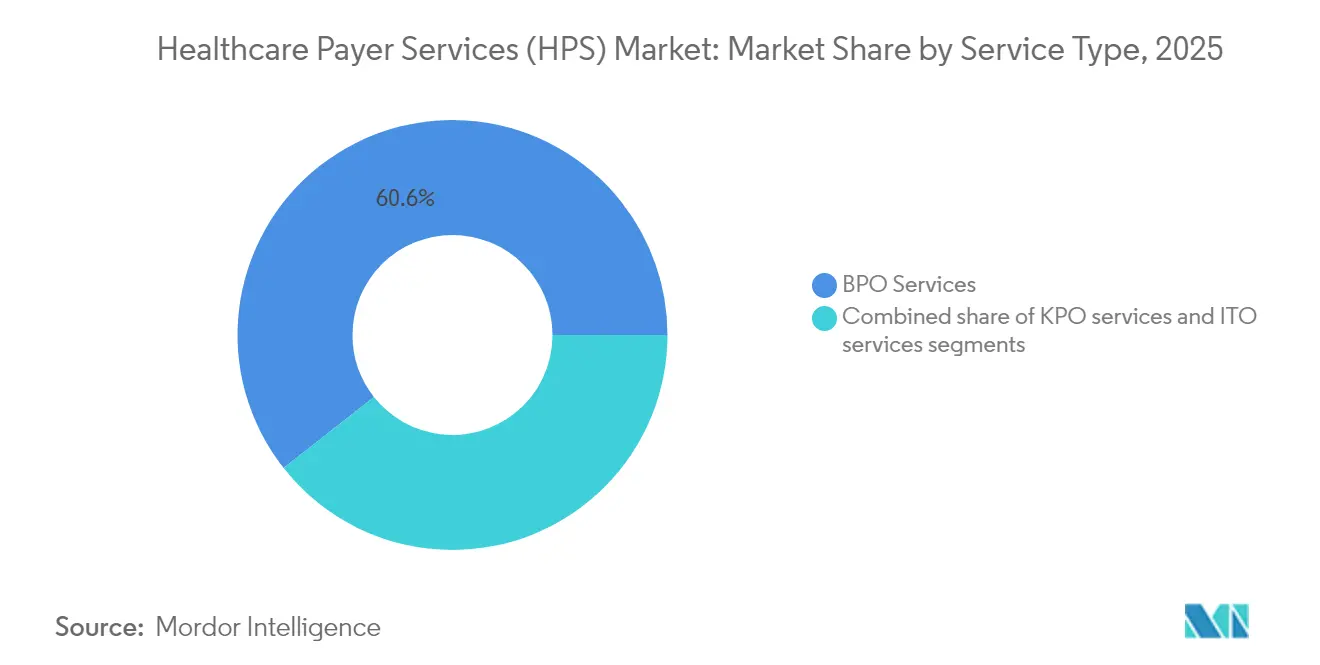
- Nach Servicetyp führte Business Process Outsourcing im Jahr 2025 mit einem Healthcare Payer Services Marktanteil von 60,62 %; IT-Outsourcing wird voraussichtlich bis 2031 mit einer CAGR von 9,74 % wachsen.
- Nach Anwendung entfiel im Jahr 2025 ein Anteil von 31,22 % der Healthcare Payer Services Marktgröße auf Claims Management; Analytik & Betrugsprävention soll bis 2031 mit einer CAGR von 10,35 % wachsen.
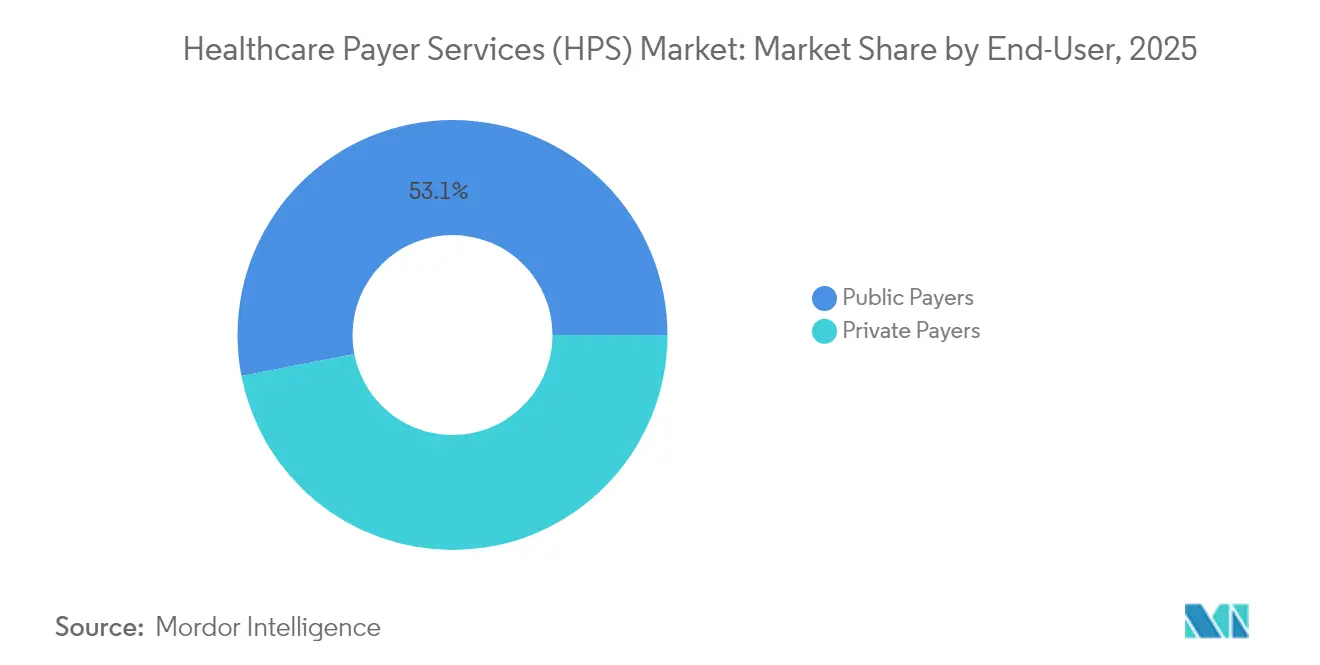
- Nach Endnutzer entfielen im Jahr 2025 53,05 % des Umsatzes auf öffentliche Kostenträger; private Kostenträger werden im Prognosezeitraum die schnellste CAGR von 9,48 % verzeichnen.
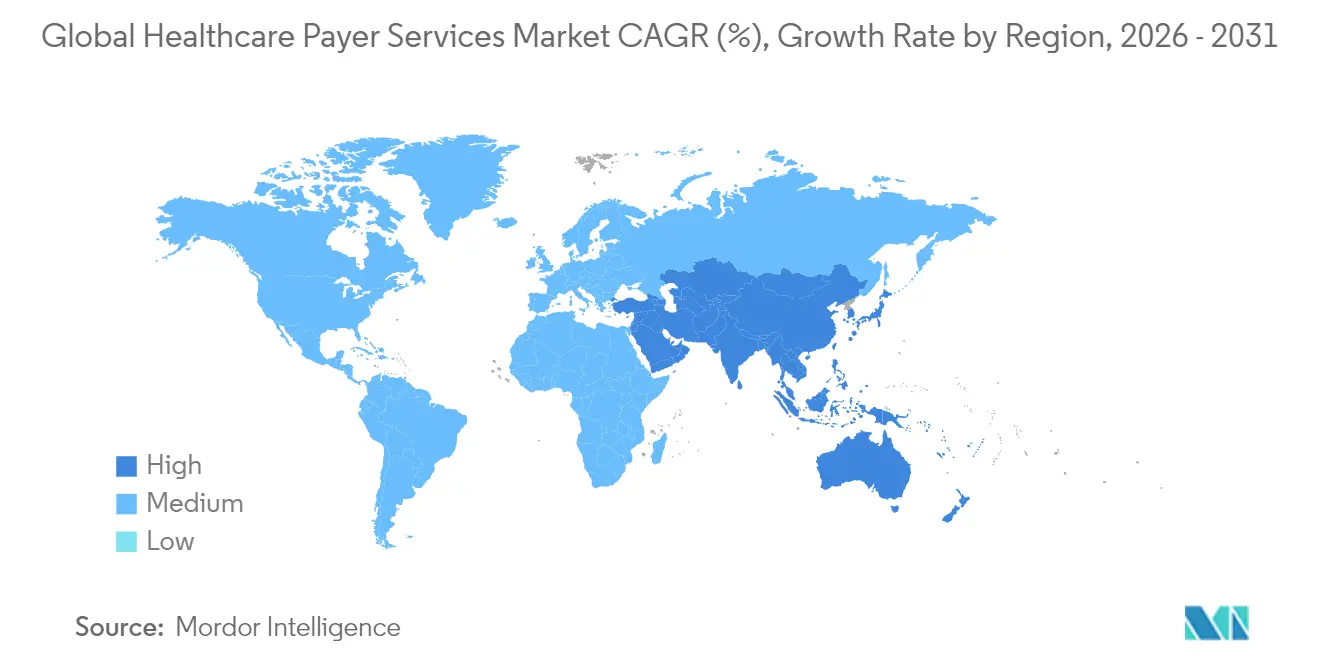
- Nordamerika behielt im Jahr 2025 einen Anteil von 46,10 % am globalen Umsatz, während der Asien-Pazifik-Raum voraussichtlich die höchste regionale CAGR von 10,12 % von 2026 bis 2031 erzielen wird.
Hinweis: Die Marktgrößen- und Prognosezahlen in diesem Bericht werden mithilfe des proprietären Schätzrahmens von Mordor Intelligence erstellt und mit den neuesten verfügbaren Daten und Erkenntnissen bis 2026 aktualisiert.
Globale Trends und Erkenntnisse im Healthcare Payer Services (HPS) Markt
Treiber-Auswirkungsanalyse*
| Treiber | (~) % Auswirkung auf die CAGR-Prognose | Geografische Relevanz | Zeithorizont der Auswirkung |
|---|---|---|---|
| Übergang zu wertbasierten Vergütungsmodellen | +2.1% | Nordamerika; Europa | Mittelfristig (2–4 Jahre) |
| Zunehmender Gesundheitsbetrug erfordert fortschrittliche Analytik | +1.8% | Global, Schwerpunkt Nordamerika | Kurzfristig (≤2 Jahre) |
| Rasche Einführung von Generativer KI und RPA zur Claims-Automatisierung | +1.7% | Nordamerika; Europa; Asien-Pazifik | Kurzfristig (≤2 Jahre) |
| Eskalierender Verwaltungskostendruck auf Kostenträger | +1.5% | Global | Kurzfristig (≤2 Jahre) |
| Ausbau digitaler Gesundheitsökosysteme und Interoperabilität | +1.3% | Nordamerika; Europa; Asien-Pazifik | Mittelfristig (2–4 Jahre) |
| Private-Equity-Investitionen beschleunigen die Outsourcing-Nachfrage | +0.6% | Nordamerika; Europa | Mittelfristig (2–4 Jahre) |
| Quelle: Mordor Intelligence | |||
Übergang zu wertbasierten Vergütungsmodellen
Die politischen Zielvorgaben in den USA sehen vor, dass bis 2030 jeder Medicare-Begünstigte in eine accountable-care-Beziehung eingebunden sein soll, was die Kostenträger zu fortschrittlicher Analytik, Pflegekoordinierungs-Engines und leistungsbasierter Vertragsvergabe drängt. Kleinere Krankenversicherungen verfügen häufig nicht über das Kapital und das Fachwissen, um diese Fähigkeiten intern aufzubauen, was zu einem Anstieg spezialisierter Outsourcing-Vereinbarungen führt, die aktuarisches Know-how mit risikobasierter Zahlungsverwaltung bündeln. Branchenumfragen[1]Medical Group Management Association, „Weniger als die Hälfte der Praxisleiter haben eine positive Einstellung zur wertbasierten Versorgung”, mgma.com zeigen, dass weniger als die Hälfte der medizinischen Praxisleiter zuversichtlich sind, wertbasierte Versorgung umzusetzen, was auf eine wachsende Qualifikationslücke hinweist, die externe Partner schließen. Anbieter mit nachgewiesener Erfahrung in alternativen Zahlungsmodellen gewinnen daher Mehrjahresverträge zur Verwaltung von Versorgungsepisoden, Messung von Ergebnissen und Abstimmung von Shared-Savings-Berechnungen. Diese Engagements beginnen typischerweise mit der Modernisierung von Datenplattformen und weiten sich auf ein End-to-End-Mitgliederengagement aus, wodurch stabile Umsatzströme für Anbieter entstehen. Da Qualitätskennzahlen die Volumenkennzahlen ersetzen, steigert die Nachfrage nach Echtzeit-Klinikdaten-Feeds und prädiktiven Kostenkalkulationsalgorithmen die Akzeptanz ausgelagerter Lösungen zusätzlich.
Zunehmender Gesundheitsbetrug erfordert fortschrittliche Analytik
Betrug und Missbrauch entziehen dem System jährlich schätzungsweise 3 % der Gesamtausgaben, was Kostenträger dazu veranlasst, Machine-Learning-Engines einzusetzen, die Claims vor der Auszahlung bewerten können. Outsourcing-Partner, die domänenspezifisches Fachwissen mit proprietären Anomalieerkennungsmodellen verbinden, erzielen in Pilotprogrammen 60 % schnellere Abrechnungszyklen und eine um 12 % höhere Genauigkeit[2]Ramesh Pingili, „Die Integration von Generativer KI in RPA zur verbesserten Bearbeitung von Versicherungsansprüchen”, iaeme.com. Diese greifbaren Ergebnisse verlagern die Betrugsanalytik von einem optionalen Zusatz zu einer Kernanforderung in neuen Ausschreibungen. Nordamerikanische Verträge sehen zunehmend Shared-Savings-Vereinbarungen vor, bei denen Anbieter für jeden zurückgewonnenen Dollar aus fehlerhafter Abrechnung belohnt werden. Um die Modellleistung aufrechtzuerhalten, integrieren Anbieter synthetische Datengenerierung und kontinuierliche Lernpipelines, die Fehlalarme minimieren. Da sich Betrugsschemata in Richtung Identitätsdiebstahl und Manipulation von Anbieteranmeldeinformationen entwickeln, werden kollaborative Bedrohungsintelligenz-Netzwerke zwischen Kostenträgern und Anbietern zu Standardmerkmalen in Rahmendienstleistungsverträgen.
Rasche Einführung von Generativer KI und RPA zur Claims-Automatisierung
Fast 80 % der US-amerikanischen Krankenversicherungen modernisieren ihre Infrastruktur, um Werkzeuge der künstlichen Intelligenz einzusetzen, die klinische Dokumente lesen, klassifizieren und kodieren. Robotergestützte Workflows extrahieren nun Diagnosecodes, wenden Richtlinienbearbeitungen an und übertragen strukturierte Daten direkt in zentrale Verwaltungssysteme, wodurch die durchschnittliche Bearbeitungszeit von Tagen auf Minuten reduziert wird. Outsourcing-Unternehmen, die über große beschriftete Datensätze und vortrainierte Sprachmodelle verfügen, können neue Kostenträger-Kunden innerhalb von Wochen einbinden und dabei die langen Entwicklungszyklen umgehen, mit denen interne Initiativen häufig konfrontiert sind. Über die Geschwindigkeit hinaus verbessert Generative KI die Mitgliederzufriedenheit, indem sie sofortige digitale Kommunikation ermöglicht, die Ablehnungsgründe in verständlicher Sprache erläutert. Frühe Anwender berichten über wesentliche Reduzierungen bei Nachbearbeitungen und im Call-Center-Aufkommen, was die Wirtschaftlichkeit von Drittanbieter-Partnerschaften untermauert. Mit sinkenden Technologiekosten treten mittelgroße regionale Kostenträger in den Markt ein und erweitern die Kundenbasis für Anbieter.
Eskalierender Verwaltungskostendruck auf Kostenträger
Die Verwaltungskosten als Anteil der Prämien befinden sich weiterhin auf einem Aufwärtstrend, angeheizt durch Lohninflation und steigende Kosten für Spezialfachkräfte. Umfragen unter Führungskräften von Kostenträgern zeigen, dass mehr als 90 % planen, die Nutzung von Drittanbietern zu erhöhen, um den Kostendruck zu entlasten. Outsourcing bündelt repetitive Back-Office-Aufgaben über mehrere Kunden hinweg und erschließt Skaleneffekte, die einzelnen Krankenversicherungen nicht zugänglich sind. Anbieter übernehmen zudem die Kosten für Technologieerneuerungen und ermöglichen es Kostenträgern, ohne erhebliche Kapitalaufwendungen auf Cloud-native Plattformen zu migrieren. Vertragsstrukturen verlagern sich hin zu ergebnisbasierter Preisgestaltung, wodurch ein Teil des Effizienzrisikos von den Kostenträgern auf die Dienstleister übertragen wird. Da sich der Arbeitsmarkt weiter verengt, bleibt der relative Kostenvorteil reifer Offshore-Standorte wie Indien und den Philippinen attraktiv, selbst nach Berücksichtigung der Ausgaben für Sicherheit und Compliance.
Hemmnisse-Auswirkungsanalyse*
| Hemmnis | (~) % Auswirkung auf die CAGR-Prognose | Geografische Relevanz | Zeithorizont der Auswirkung |
|---|---|---|---|
| Verschärfte Datenschutz- und Datenlokalisierungsvorschriften | -1.2% | Nordamerika; Europa | Mittelfristig (2–4 Jahre) |
| Erhöhtes Risiko von Cybersicherheitsverletzungen in Kostenträger-Datenbanken | -0.9% | Global | Kurzfristig (≤2 Jahre) |
| Lohnkostensteigerung in den wichtigsten Outsourcing-Zentren | -0.8% | Asien-Pazifik, insbesondere Indien | Mittelfristig (2–4 Jahre) |
| Versteckte Übergangs- und Governance-Kosten in Outsourcing-Vereinbarungen | -0.7% | Global | Kurzfristig (≤2 Jahre) |
| Quelle: Mordor Intelligence | |||
Verschärfte Datenschutz- und Datenlokalisierungsvorschriften
Eine Bekanntmachung über vorgeschlagene Rechtsetzung (Notice of Proposed Rulemaking) des US-amerikanischen Ministeriums für Gesundheit und menschliche Dienste vom Dezember 2024 würde die Verschlüsselung[3]US-Ministerium für Gesundheit und menschliche Dienste, „HIPAA-Sicherheitsregel – Bekanntmachung über vorgeschlagene Rechtsetzung”, hhs.gov aller elektronisch geschützten Gesundheitsinformationen vorschreiben und die Multi-Faktor-Authentifizierung im gesamten Gesundheitsökosystem formalisieren. Parallele Beschränkungen im Rahmen des Gesetzes zum Schutz amerikanischer Daten vor ausländischen Widersachern (Protecting Americans' Data from Foreign Adversaries Act) begrenzen grenzüberschreitende Datenflüsse und zwingen Anbieter dazu, inländisches Hosting und überprüfbare Audit-Trails einzurichten. Diese Compliance-Schichten erhöhen die Kosten und Komplexität von Offshore-Liefermodellen und mindern damit einen Teil des traditionellen Lohnkostenvorteils. Europäische Kunden stellen ähnlich strenge Anforderungen gemäß der Datenschutz-Grundverordnung (DSGVO), während mehrere Asien-Pazifik-Jurisdiktionen mittlerweile verlangen, dass Gesundheitsdaten innerhalb der nationalen Grenzen verbleiben. Anbieter, die zertifizierte Datensegmentierungstechniken und lokale Sovereign-Cloud-Optionen nachweisen können, erlangen einen Wettbewerbsvorteil. Allerdings kann der erforderliche Kapitalaufwand für die Aufrechterhaltung mehrerer geografisch getrennter Umgebungen das Wachstum kleinerer Anbieter dämpfen.
Erhöhtes Risiko von Cybersicherheitsverletzungen in Kostenträger-Datenbanken
Gesundheitsdaten erzielen im Darknet Premiumpreise, was Bedrohungsakteure dazu veranlasst, Versicherer durch Phishing, Lieferkettenkompromittierung und Ransomware anzugreifen. Eine kürzlich durchgeführte bundesstaatliche Überprüfung ergab, dass frühere HIPAA-Compliance-Audits nur einen kleinen Ausschnitt des tatsächlichen Risikoexposures erfassten, was Forderungen nach umfassenderen und tieferen Prüfungsumfängen auslöst. Im Kontext von Outsourcing-Beziehungen führt das erhöhte Sicherheitsverletzungsrisiko zu strengeren Anbieter-Risikomanagementprotokollen, höheren Cyberversicherungsprämien und längeren Vertragsverhandlungszyklen. Service-Level-Agreements legen nun Recovery-Time-Objectives in Minuten fest und verlangen mindestens jährlich unabhängige Penetrationstests. Anbieter, die in Zero-Trust-Frameworks und kontinuierliche Sicherheitsüberwachungszentren investiert haben, können Kundenbedenken entschärfen, doch der zusätzliche Sicherheitsaufwand könnte die Margenentwicklung im Prognosezeitraum dämpfen.
*Unsere aktualisierten Prognosen behandeln die Auswirkungen von Treibern und Hemmnissen als richtungsweisend und nicht additiv. Die überarbeiteten Wirkungsprognosen spiegeln das Basiswachstum, Mixeffekte und Wechselwirkungen zwischen Variablen wider.
Segmentanalyse
Nach Servicetyp: BPO behält Skalierungsvorteile, ITO führt beim Wachstum
Business Process Outsourcing vereinnahmte im Jahr 2025 60,62 % des Umsatzes und spiegelt damit die langjährige Abhängigkeit der Kostenträger von externen Partnern für Claims, Anmeldung und Anbieter-Netzwerk-Aufgaben wider. Die Marktgröße für Healthcare Payer Services im Bereich BPO-Aktivitäten stieg parallel zum Mitgliederwachstum in staatlichen Versicherungsprogrammen, und gebündelte Verträge, die Zahlungsintegritätsanalytik einbetten, verankern nun Mehrjahres-Engagements. Neue Anbieterplattformen verbinden manuelle Abrechnungsprüfung mit Regelwerks-Engines, senken die Rate von Mängelbenachrichtigungen bei CMS-Audits und erzielen messbare Verbesserungen der medizinischen Verlustquote.
IT-Outsourcing wächst mit einer CAGR von 9,74 % – der schnellsten aller Servicelinien. Die Nachfrage konzentriert sich auf Cloud-Migration, API-basierte Interoperabilität und Data-Warehouse-Modernisierung, die die Analytik für wertbasierte Vergütungen unterstützt. Mehrere regionale Kostenträger verlagerten im Jahr 2024 ihre gesamten zentralen Verwaltungssysteme auf von Anbietern gehostete Plattformen und verkürzten die Aktualisierungszyklen von jährlichen auf vierteljährliche Releases. Knowledge Process Outsourcing bleibt eine Nischen-, aber strategische Ebene, die aktuarische Modellierung und Kapazitäten für die regulatorische Berichterstattung dort liefert, wo inländische Talentengpässe bestehen.
Notiz: Segmentanteile aller Einzelsegmente sind nach dem Kauf des Berichts verfügbar
Nach Anwendung: Claims Management dominiert, Analytik gewinnt an Bedeutung
Claims Management hielt im Jahr 2025 einen Anteil von 31,22 % am Healthcare Payer Services Markt und unterstreicht damit den Kostendruck der Abrechnungseffizienz. Anbieter, die KI-gestützte Kodierungsassistenten einsetzen, verkürzten die Erstverarbeitungszeiten um 60 % und reduzierten die Widerspruchsquoten, wodurch Kostentäger-Mitarbeiter sich auf komplexe Ausnahmefälle konzentrieren können. Die an Claims gebundene Marktgröße für Healthcare Payer Services ist daher absolut gesehen weiterhin auf stetigem Wachstumskurs, auch wenn ihr prozentualer Anteil zugunsten datengesteuerter Angebote leicht zurückgeht.
Analytik & Betrugsprävention verzeichnet bis 2031 die höchste CAGR von 10,35 %, da Kostenträger proaktiver Schadenvermeidung gegenüber retrospektiver Wiedereintreibung Vorrang einräumen. Outsourcing-Verträge bündeln häufig Echtzeit-Anomalieerkennung mit dem Einsatz spezieller Ermittlungseinheiten und schaffen ergebnisverknüpfte Vergütungsmodelle. Integrierte Mitglieder- und Anbieterportale, Rechnungsautomatisierung und Personalwesen-Support runden den Anwendungs-Stack ab und tragen zu inkrementellem Volumen bei, bleiben jedoch hinter dem hochwertigen Analytik-Segment zurück.
Nach Endnutzer: Öffentliche Programme verankern das Volumen, private Kostenträger beschleunigen
Öffentliche Programme wie Medicare, Medicaid und regionale Sozialversicherungsfonds machten im Jahr 2025 53,05 % des Umsatzes aus und spiegeln damit ihren schieren Mitgliederumfang wider. Die dem öffentlichen Kostenträgersegment zuzurechnende Marktgröße für Healthcare Payer Services wächst parallel zu föderalen Anforderungen, auf accountable-care-Konstrukte umzustellen, die neue Datenaustausch- und Qualitätsverfolgungsfähigkeiten erfordern. Outsourcing-Partner liefern Pflegekoordinierungs-Dashboards, Risikoadjustierungs-Kodierung und Module zur Begünstigtenbetreuung, die kleine staatliche Versicherungen alleine nicht hätten aufbauen können.
Private Kostenträger verzeichnen mit 9,48 % die höhere CAGR, angetrieben durch lebhafte Medicare-Advantage-Anmeldungen und das erneute Interesse der Arbeitgeber an innovativen Leistungsdesigns. Verträge umfassen zunehmend Chatbots zur Mitgliederbetreuung, digitale Ausweiskarten und Echtzeit-Kostenkalkulationstools, die Planangebote differenzieren. Da die Margen durch die Unsicherheit medizinischer Trends unter Druck stehen, bevorzugen private Kostenträger Anbieter, die bereit sind, ihre Vergütung an greifbare Reduzierungen der Verwaltungsausgaben zu knüpfen, was den Wachstumsausblick für das Segment stärkt.
Notiz: Segmentanteile aller Einzelsegmente sind nach dem Kauf des Berichts verfügbar
Geografische Analyse
Nordamerika erzielte im Jahr 2025 46,10 % des globalen Umsatzes und soll bis 2031 mit einer CAGR von 8,96 % wachsen. Ausgereifte elektronische Datenaustausch-Netzwerke, die frühe Einführung Generativer KI und eine aktive regulatorische Agenda stützen die Outsourcing-Nachfrage. Bundesstaatliche Verpflichtungen gegenüber accountable care intensivieren den Bedarf an Datenaustausch- und Ergebnisverfolgungslösungen und veranlassen regionale Versicherungen, ihre Anbieterpartnerschaften zu vertiefen.
Asien-Pazifik liefert mit 10,12 % die schnellste CAGR, da steigende verfügbare Einkommen und eine ausgeweitete Versicherungsdurchdringung in Indien, Indonesien und dem chinesischen Festland die adressierbare Basis vergrößern. Indien dominiert weiterhin als Lieferzentrum und stellt 55–65 % der globalen Kapazitätszentrumskapazität für die Healthcare Payer Services Branche bereit, während die Philippinen ihre Nische bei sprachbasierten Mitgliederdienstleistungen stärken. Lohnkostensteigerungen und lokale Datensouveränitätsvorschriften dämpfen die Margenentwicklung, beeinträchtigen das Wachstum jedoch nicht grundlegend.
Europa verzeichnet mit 8,71 % eine stabile CAGR, angetrieben durch die Einführung digitaler Gesundheitslösungen und die alternde Bevölkerung. Strenge Compliance-Anforderungen gemäß der Datenschutz-Grundverordnung (DSGVO) erhöhen die Bedeutung von regionalem Hosting und zertifizierter Verschlüsselung und fördern die Nachfrage nach Nearshore-Zentren in Mittel- und Osteuropa. Der Nahe Osten & Afrika sowie Südamerika tragen kleinere, aber wachsende Anteile bei, angetrieben durch die Modernisierung der Gesundheitssysteme und den regulatorischen Druck zur Ausweitung der Versorgung.
Wettbewerbslandschaft
Der Healthcare Payer Services Markt weist eine moderate Konzentration auf. Fünf globale Anbieter – Accenture, Cognizant, TCS, Infosys und Optum – vereinen zusammen einen beachtlichen Anteil auf sich, während Dutzende mittelgroße Spezialisten florieren, indem sie Nischenfunktionen wie Zahlungsintegrität oder Risikoadjustierungs-Kodierung adressieren. Accenture allein tätigte im Jahr 2024 27 strategische Akquisitionen[4]CRN, „Alle Accenture-Akquisitionen des Jahres 2024”, crn.com und vertiefte dabei die Fähigkeiten im öffentlichen Sektor und im Bundesgesundheitsbereich. Cognizant erweiterte die Kostenträger-Analytik durch gezielte Zukäufe, während Infosys seine Cloud-Migrations-Angebote für Blue-Plan-Kunden stärkte.
Technologische Differenzierung verdrängt den Lohnkostenvorteil als primären Wettbewerbshebel. Anbieter präsentieren proprietäre Generative-KI-Modelle, Bibliotheken zur robotergestützten Automatisierung und kuratierte Gesundheitsdaten-Lakes, um Vertragsverlängerungen zu gewinnen und angrenzende Dienste zu verkaufen. Co-Innovations-Vereinbarungen mit hyperscale Cloud-Anbietern beschleunigen Produkt-Roadmaps und verankern Anbieter tiefer in den Client-Architekturen.
Private-Equity-Aktivitäten verleihen dem Markt eine zusätzliche Dynamik. Jüngste Transaktionen umfassen EQTs Mehrheitsbeteiligung an GeBBS Healthcare Solutions, die darauf abzielt, eine integrierte Revenue-Cycle- und Payer-Services-Plattform zu schaffen. Kapitalzuflüsse finanzieren Technologie-Upgrades und geografische Expansion, erhöhen jedoch auch die Wettbewerbsintensität, da neu kapitalisierte Unternehmen aggressiv um große Vertragsverlängerungen bieten.
Führende Unternehmen im Healthcare Payer Services (HPS) Markt
Accenture plc
Cognizant Technology Solutions
Infosys Ltd.
Tata Consultancy Services
UnitedHealth Group
- *Haftungsausschluss: Hauptakteure in keiner bestimmten Reihenfolge sortiert
Aktuelle Branchenentwicklungen
- Januar 2025: Das US-amerikanische Ministerium für Gesundheit und menschliche Dienste veröffentlichte seinen strategischen Plan für den verantwortungsvollen Einsatz von KI im Gesundheits- und Sozialwesen und skizzierte Prinzipien, die das Lösungsdesign von Anbietern direkt beeinflussen.
- Dezember 2024: Die Zentren für Medicare & Medicaid Services (Centers for Medicare & Medicaid Services) bestätigten, dass das Medicare Advantage VBID-Modell nach 2025 auslaufen wird, was Kostenträger und ihre Outsourcing-Partner zur Anpassung von Leistungsdesign- und Datenberichts-Workflows verpflichtet.
- September 2024: EQT erwarb GeBBS Healthcare Solutions, um technologiegestützte Revenue-Cycle- und Payer-Services-Angebote auszubauen.
- Juli 2024: Amulet Capital Partners schloss einen Fonds in Höhe von 1,2 Milliarden USD, der auf Plattformen für Biowissenschaften und Payer-Services abzielt, und signalisierte damit das robuste Investoreninteresse an diesem Bereich.
Berichtsumfang des globalen Healthcare Payer Services (HPS) Markts
Gemäß dem Berichtsumfang unterstützen Healthcare Payer Services-Anbieter Kostenträger dabei, Mitglieder aktiv einzubinden, Compliance-Anforderungen zu erfüllen, Gesundheitskosten zu senken und die allgemeine betriebliche Leistung zu verbessern. Der Healthcare Payer Services Markt ist segmentiert nach Servicetyp (Business Process Outsourcing, IT-Outsourcing-Services, Knowledge Process Outsourcing Services), Anwendung (Claims Management Services, integrierte Front-Office-Services und Back-Office-Operationen, Mitglieder-Management-Services, Anbieter-Management-Services, Abrechnungs- und Konten-Management-Services, Analytik- und Betrugsmanagement-Services, Human-Resource-Services), Endnutzer (private Kostenträger, öffentliche Kostenträger) sowie Geografie (Nordamerika, Europa, Asien-Pazifik, Naher Osten und Afrika sowie Südamerika). Der Marktbericht umfasst auch die geschätzten Marktgrößen und Trends für 17 Länder in den wichtigsten globalen Regionen. Der Bericht gibt den Wert (in Millionen USD) für die oben genannten Segmente an.
| Business Process Outsourcing (BPO) Services |
| IT-Outsourcing (ITO) Services |
| Knowledge Process Outsourcing (KPO) Services |
| Claims Management Services |
| Integrierte Front- und Back-Office-Operationen |
| Mitglieder-Management-Services |
| Anbieter-Management-Services |
| Abrechnungs- und Konten-Management-Services |
| Analytik- und Betrugsmanagement-Services |
| Human-Resource-Services |
| Private Kostenträger |
| Öffentliche Kostenträger |
| Nordamerika | Vereinigte Staaten |
| Kanada | |
| Mexiko | |
| Europa | Deutschland |
| Vereinigtes Königreich | |
| Frankreich | |
| Italien | |
| Spanien | |
| Übriges Europa | |
| Asien-Pazifik | China |
| Indien | |
| Japan | |
| Australien | |
| Südkorea | |
| Übriger Asien-Pazifik-Raum | |
| Naher Osten & Afrika | Golf-Kooperationsrat |
| Südafrika | |
| Übriger Naher Osten & Afrika | |
| Südamerika | Brasilien |
| Argentinien | |
| Übriges Südamerika |
| Nach Servicetyp | Business Process Outsourcing (BPO) Services | |
| IT-Outsourcing (ITO) Services | ||
| Knowledge Process Outsourcing (KPO) Services | ||
| Nach Anwendung | Claims Management Services | |
| Integrierte Front- und Back-Office-Operationen | ||
| Mitglieder-Management-Services | ||
| Anbieter-Management-Services | ||
| Abrechnungs- und Konten-Management-Services | ||
| Analytik- und Betrugsmanagement-Services | ||
| Human-Resource-Services | ||
| Nach Endnutzer | Private Kostenträger | |
| Öffentliche Kostenträger | ||
| Nach Geografie (Wert) | Nordamerika | Vereinigte Staaten |
| Kanada | ||
| Mexiko | ||
| Europa | Deutschland | |
| Vereinigtes Königreich | ||
| Frankreich | ||
| Italien | ||
| Spanien | ||
| Übriges Europa | ||
| Asien-Pazifik | China | |
| Indien | ||
| Japan | ||
| Australien | ||
| Südkorea | ||
| Übriger Asien-Pazifik-Raum | ||
| Naher Osten & Afrika | Golf-Kooperationsrat | |
| Südafrika | ||
| Übriger Naher Osten & Afrika | ||
| Südamerika | Brasilien | |
| Argentinien | ||
| Übriges Südamerika | ||
Im Bericht beantwortete Schlüsselfragen
Welche betrieblichen Herausforderungen veranlassen Krankenversicherer dazu, Payer-Services auszulagern?
Krankenversicherer sehen sich mit steigenden Verwaltungskosten, sinkenden Vergütungsmargen und komplexen wertbasierten Abrechnungsregeln konfrontiert, was sie dazu veranlasst, volumenintensive Aufgaben wie Claims-Abrechnung, Mitgliederbetreuung und Anbieter-Datenverwaltung an Spezialisten auszulagern, die Fixkosten über mehrere Kunden verteilen können.
Wie verändert Generative KI die Claims-Bearbeitung im Bereich Healthcare Payer Services Outsourcing?
Generative-KI-Werkzeuge automatisieren die Datenextraktion aus klinischen Dokumenten, empfehlen genaue Diagnosecodes und kennzeichnen Richtlinienabweichungen in Echtzeit, wodurch Outsourcing-Partner die Bearbeitungszeiten verkürzen, Fehlerquoten senken und Kostentäger-Mitarbeiter für höherwertige Ausnahmebearbeitung freisetzen können.
In welchen Funktionsbereichen ist die Einführung von Outsourcing bei privaten Kostenträgern am schnellsten?
Private Kostenträger beauftragen rasch zunehmend Drittanbieter für fortschrittliche Analytik, Betrugserkennung und digitale Mitgliedererfahrungs-Lösungen, da diese Fähigkeiten große Datensätze, Spezialfachkräfte und kontinuierliche Technologieerneuerung erfordern, die intern schwer aufrechtzuerhalten sind.
Wie beeinflussen sich entwickelnde Datenschutzvorschriften die Anbieterauswahl in diesem Markt?
Neue Vorschriften, die Verschlüsselung, Multi-Faktor-Authentifizierung und inländisches Datenhosting vorschreiben, lenken Versicherer zu Anbietern, die Sovereign Clouds betreiben, Zero-Trust-Architekturen nachweisen und aktuelle Sicherheitszertifizierungen von Drittparteien vorweisen.
Welche Rolle spielen Private-Equity-Investitionen in der Wettbewerbsdynamik des Payer-Services-Outsourcings?
Private-Equity-Gesellschaften konsolidieren Nischenanbieter zu Full-Service-Plattformen, investieren Kapital für Technologie-Upgrades und aggressive Markteinführungskampagnen, was den Preiswettbewerb intensiviert und gleichzeitig das Angebot integrierter Leistungen für Versicherer erweitert.
Warum werden Lieferzentren im Asien-Pazifik-Raum für globale Outsourcing-Verträge zunehmend attraktiver?
Asien-pazifische Zentren verbinden große, klinisch ausgebildete Arbeitskräfte mit ausgereifter Cybersicherheitskontrolle und ermöglichen es Anbietern, mehrsprachigen Support, 24-Stunden-Betrieb und wettbewerbsfähige Preise anzubieten, was Kostenträgern entgegenkommt, die sowohl Effizienz als auch Compliance anstreben.
Seite zuletzt aktualisiert am:



