Taille et part du marché de la réhabilitation comportementale
Analyse du marché de la réhabilitation comportementale par Mordor Intelligence
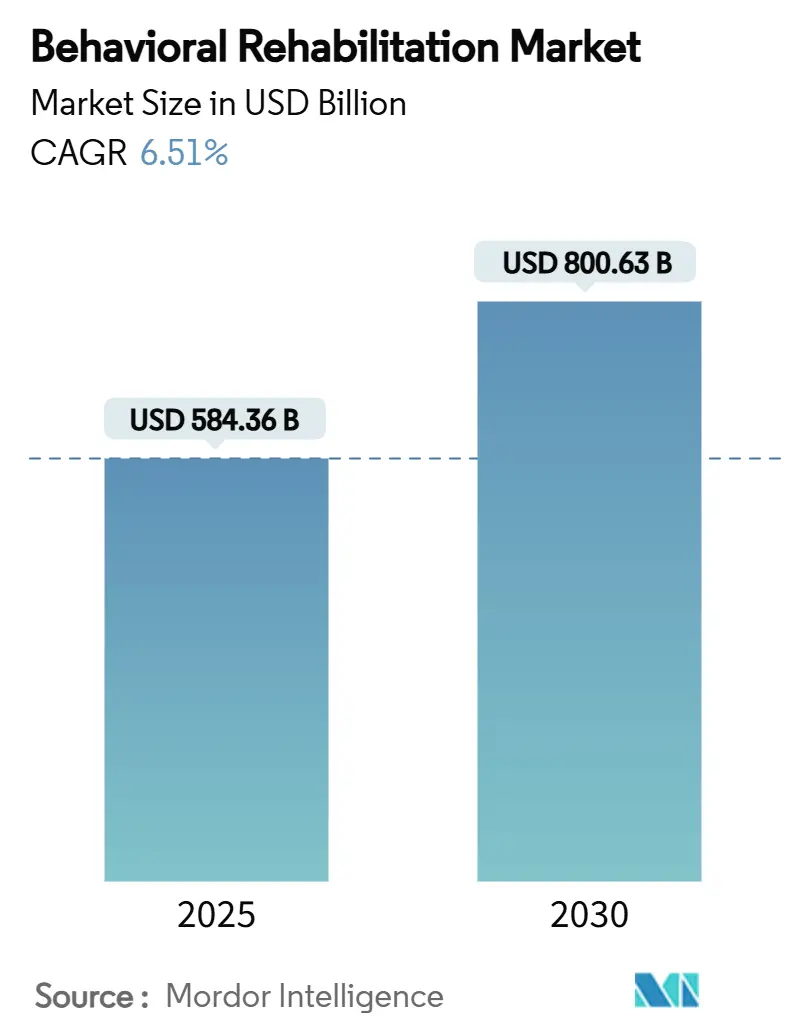
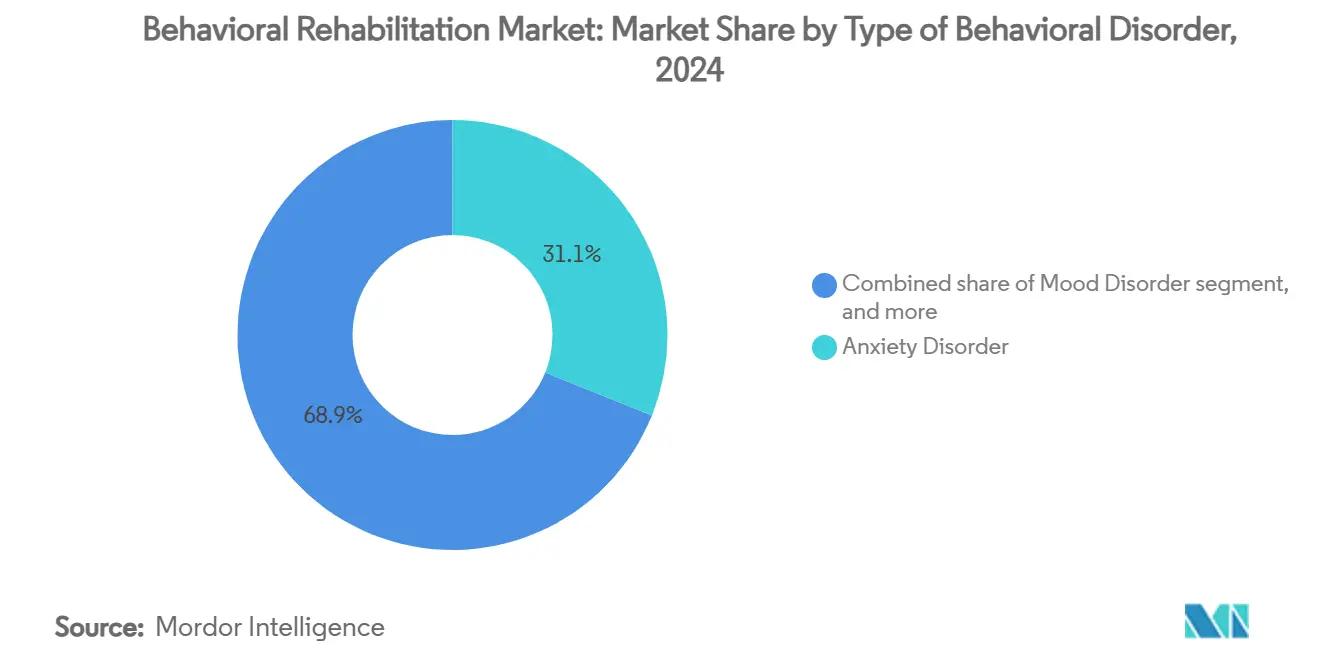
La taille du marché de la réhabilitation comportementale est évaluée à 584,3 milliards USD en 2025 et devrait progresser à 800,63 milliards USD d'ici 2030 avec un TCAC de 6,51%. Une demande solide provient de la prévalence croissante des problèmes de santé mentale, de l'adoption rapide de la télésanté, et des mesures politiques qui imposent la parité entre les avantages comportementaux et médicaux. Les troubles anxieux conservent la plus grande part de marché de la réhabilitation comportementale à 31% en 2024, reflétant un diagnostic accru et un comportement de recherche de traitement. Les programmes ambulatoires commandent 37% des revenus grâce aux modèles communautaires qui réduisent les coûts et la stigmatisation. Le créneau de la réhabilitation virtuelle/téléréhabilitation se développe à 12,4% de TCAC alors que les flexibilités permanentes de Medicare ouvrent l'accès à distance. L'Amérique du Nord mène avec 42% des revenus, tandis que l'Asie-Pacifique affiche le TCAC le plus rapide de 7% grâce aux campagnes de santé publique et à la croissance du revenu disponible.
Points clés du rapport
- Par type de trouble, les troubles anxieux représentaient 31,11% de la part de marché de la réhabilitation comportementale en 2024, tandis que les troubles liés à l'abus de substances devraient croître à 7,81% de TCAC jusqu'en 2030.
- Par cadre de soins de santé, les programmes ambulatoires menaient avec 37,12% de part de revenus en 2024 ; les services d'hospitalisation orientés vers les crises devraient augmenter à 6,91% de TCAC jusqu'en 2030.
- Par méthode de traitement, le conseil détenait 48,13% de part de la taille du marché de la réhabilitation comportementale en 2024, tandis que la thérapie cognitivo-comportementale est prête pour 8,91% de TCAC entre 2025-2030.
- Par mode de prestation, les services en personne ont capturé 72,14% des revenus en 2024, mais la réhabilitation virtuelle/téléréhabilitation progresse à 12,41% de TCAC jusqu'en 2030.
- Par groupe d'âge, le segment des adultes (18-64 ans) a capturé 63,11% des revenus en 2024, tandis que le segment gériatrique (≥65 ans) progresse à 7,21% de TCAC jusqu'en 2030.
- Par géographie, l'Amérique du Nord a contribué 42,15% des revenus en 2024 ; l'Asie-Pacifique est en voie d'atteindre le TCAC le plus élevé de 7,01% jusqu'en 2030.
Tendances et perspectives du marché mondial de la réhabilitation comportementale
Analyse de l'impact des moteurs
| Moteur | % d'impact sur les prévisions de TCAC | Pertinence géographique | Calendrier d'impact |
|---|---|---|---|
| Charge croissante de morbidité mondiale | +6.0% | Mondial | Long terme (≥ 4 ans) |
| Réglementations de parité de couverture | +4.0% | États-Unis, Europe | Moyen terme (2-4 ans) |
| Expansion de la télésanté et du numérique | +5.0% | Mondial | Court terme (≤ 2 ans) |
| Investissement de capital-investissement et standardisation | +3.0% | Amérique du Nord, Europe | Moyen terme (2-4 ans) |
| Intégration des soins primaires | +2.5% | États-Unis | Moyen terme (2-4 ans) |
| Innovation de la main-d'œuvre (soutien par les pairs, triage IA) | +2.0% | Mondial | Court terme (≤ 2 ans) |
| Source: Mordor Intelligence | |||
Charge croissante mondiale de maladies de santé mentale accélérant la demande
L'augmentation mondiale des troubles de santé mentale étire la capacité de traitement existante. Un tiers de la population américaine vit dans des zones désignées comme zones de pénurie de professionnels de la santé mentale, démontrant l'écart entre le besoin de service et la disponibilité[1]U.S. Department of Health and Human Services, "National Health Professional Shortage Areas," hhs.gov. Les décès par surdose de drogues ont dépassé 107 000 en 2021, et les conditions comportementales non traitées coûtent à l'économie américaine 280 milliards USD annuellement en perte de productivité et frais médicaux. Ces chiffres soulignent l'impératif d'expansion de la capacité à travers toutes les modalités de traitement.
Changements de politique gouvernementale vers la parité de couverture
Les règles finales sous la Loi sur la parité de la santé mentale et l'équité des dépendances prennent effet le 1er janvier 2025, interdisant aux plans de santé d'appliquer des limites plus strictes à la santé comportementale qu'aux avantages médicaux[2]U.S. Department of Labor, "MHPAEA Final Rules Fact Sheet," dol.gov. Les plans doivent analyser l'adéquation du réseau et la gestion de l'utilisation, ce qui devrait élargir la couverture pour des millions d'Américains. Le barème des honoraires des médecins 2025 du CMS ajoute également de nouveaux codes pour les thérapeutiques numériques approuvées par la FDA et les services de planification de sécurité, débloquant de nouvelles voies de remboursement pour les prestataires.
Adoption rapide de la télésanté et des plateformes numériques
La santé comportementale enregistre maintenant la plus grande part de visites à distance parmi toutes les spécialités américaines, avec 38% des rencontres livrées virtuellement en 2023. Le Congrès a prolongé les flexibilités de télésanté Medicare jusqu'au 31 mars 2025 et a autorisé de manière permanente les centres de santé qualifiés fédéralement à servir comme prestataires de site distant[3]U.S. Department of Health and Human Services, "National Health Professional Shortage Areas," hhs.gov. La télésanté économise environ 42 milliards USD annuellement en réduisant les visites d'urgence et les barrières de transport, tandis que les outils d'évaluation alimentés par l'IA affinent la précision du triage.
Intégration de la santé comportementale dans les voies de soins primaires
Les cadres publiés par l'Association médicale américaine standardisent l'intégration de la santé comportementale au sein des équipes de soins primaires, associant les dépistages de routine avec des transferts chaleureux vers les spécialistes. Le CMS lancera le modèle ACO Primary Care Flex en 2025, fournissant des paiements prospectifs par membre aux cabinets qui intègrent des cliniciens comportementaux. Des États comme la Californie injectent 140 millions USD dans des subventions de transformation de pratiques axées sur l'équité qui priorisent les flux de travail intégrés de santé mentale.
Analyse de l'impact des contraintes
| Analyse de l'impact des contraintes | (~) % d'impact sur les prévisions de TCAC | Pertinence géographique | Calendrier d'impact |
|---|---|---|---|
| Stigmate et barrières culturelles | -4,0% | Mondial | Long terme (≥ 4 ans) |
| Pénuries de main-d'œuvre licenciée | -6,0% | États-Unis, Régions rurales mondiales | Moyen terme (2-4 ans) |
| Modèles de remboursement fragmentés | -3,0% | Mondial | Court terme (≤ 2 ans) |
| Confidentialité des données et règles transfrontalières | -2,0% | Mondial | Court terme (≤ 2 ans) |
| Source: Mordor Intelligence | |||
Stigmate persistant et barrières culturelles limitant l'adoption des services
Seulement 58,5% des adolescents américains ont signalé un soutien émotionnel et social adéquat en 2024, et 91% des Américains hispaniques avec des troubles d'usage de substances n'ont pas reçu le traitement nécessaire. Les normes culturelles, les lacunes linguistiques, et la méfiance envers les systèmes formels entravent l'engagement même lorsque les services existent. La sensibilisation communautaire, le développement d'une main-d'œuvre bilingue, et les modèles de soutien par les pairs culturellement pertinents sont essentiels pour combler ce fossé.
Pénurie de professionnels de la santé comportementale licenciés restreignant l'évolutivité
Les projections fédérales indiquent un déficit de 113 930 conseillers en dépendance, 87 840 conseillers en santé mentale, et 50 440 psychiatres d'ici 2037. Soixante-dix pour cent des comtés américains manquent d'un psychiatre pour enfants, corrélant avec des taux de suicide adolescent plus élevés. L'épuisement professionnel reste endémique ; jusqu'à 61% des travailleurs de la santé mentale signalent un stress et une dépression significatifs. L'expansion des rôles paraprofessionnels, l'élargissement des incitations de remise de prêt, et l'élargissement de la télé-supervision peuvent partiellement compenser l'écart de talents.
Analyse par segment
Par type de trouble comportemental : L'anxiété maintient son avance tandis que l'abus de substances monte en flèche
Les troubles anxieux ont contribué 31,12% à la taille du marché de la réhabilitation comportementale en 2024, cimentant leur statut de segment dominant. L'augmentation des taux de diagnostic et une couverture d'assurance plus large favorisent l'intervention précoce, tandis que les outils de surveillance basés sur l'IA ont augmenté l'adhérence de 45%. Les thérapeutiques numériques qui livrent du contenu cognitivo-comportemental via des applications mobiles renforcent les protocoles dirigés par les thérapeutes et étendent la portée au-delà des murs de la clinique. La thérapie d'exposition VR immersive, par exemple, aide à recalibrer les réponses de peur inadaptées et raccourcit la durée des cours.
Les troubles d'abus de substances devraient enregistrer un TCAC de 7,81% entre 2025 et 2030. La priorité politique reflète la crise opioïde en cours, avec 1,6 milliard USD réservé pour le programme State Opioid Response en 2025. L'expansion du traitement assisté par médicaments et le financement de la ligne de crise 988 soutiennent l'identification et l'orientation plus précoces. La pénétration des soins gérés oriente les prestataires vers des contrats basés sur la valeur qui récompensent l'abstinence soutenue, poussant les installations à adopter le suivi des résultats basé sur les données et les services de soutien social enveloppants.
Note: Parts de segment de tous les segments individuels disponibles à l'achat du rapport
Par cadre de soins de santé : Les programmes ambulatoires dominent au milieu du pivot vers les soins communautaires
Les services ambulatoires représentaient 37,12% de la part de marché de la réhabilitation comportementale en 2024 car les payeurs favorisent les soins d'intensité plus faible, ancrés dans la communauté. Le CMS a désigné de nouveaux types de prestataires spécialisés d'installations pour la santé comportementale ambulatoire à partir de 2025, permettant la facturation directe par les conseillers licenciés et les thérapeutes conjugaux et familiaux. Ces changements renforcent la durabilité financière des cliniques et accélèrent la diffusion géographique dans les zones mal desservies.
Les centres d'hospitalisation attirent toujours un pourcentage significatif des revenus, gérant principalement les crises aiguës et la complexité du double diagnostic. Les directives de soins de crise SAMHSA mises à jour soulignent un système coordonné comprenant les centres d'appels 988, les équipes de crise mobiles, et les unités de stabilisation. Les programmes résidentiels font face à un examen accru sur les résultats des jeunes et la rentabilité, poussant les opérateurs à standardiser les protocoles basés sur des preuves et à publier des tableaux de bord de performance de routine.
Par méthode de traitement : Le conseil mène, les innovations TCC stimulent la croissance
Les services de conseil ont livré 48,13% des revenus de 2024, sous-tendant les plans de soins intégrés qui mélangent psychothérapie, pharmacothérapie, et soutien par les pairs. L'acceptation du conseil a grandi alors que les campagnes publiques normalisent la recherche d'aide, et les assureurs renoncent aux co-paiements pour les visites initiales. Le déploiement croissant de soins basés sur la mesure-comme le suivi PHQ-9-affine la personnalisation et améliore les taux de rémission.
La thérapie cognitivo-comportementale est prévue pour un TCAC de 8,91% jusqu'en 2030, propulsée par des plateformes TCC de nouvelle génération qui combinent des sessions vidéo de thérapeute avec des devoirs numériques synchrones. La TCC basée sur la pleine conscience induit des changements neuroplastiques mesurables dans les circuits de régulation émotionnelle, livrant une prévention durable de la rechute pour la dépression récurrente. Les modèles de déplacement de tâches qui forment des travailleurs de santé non professionnels à administrer la TCC protocolisée ont démontré une équivalence clinique dans des environnements à ressources contraintes, élargissant la portée mondiale.
Par mode de prestation : Les soins virtuels remodèlent les paradigmes d'accès
Les rencontres en personne basées sur les installations ont conservé une part de revenus dominante de 72,14% en 2024, mais le modèle opérationnel s'incline vers la livraison hybride. Beaucoup d'hôpitaux intègrent maintenant des pods de télé-psychiatrie dans les services d'urgence pour accélérer les consultations et réduire les temps d'attente. Les dossiers de santé électroniques intégrés rationalisent le flux de données entre les équipes virtuelles et sur site, élevant la continuité des soins.
La réhabilitation virtuelle/téléréhabilitation est le créneau qui s'étend le plus rapidement à un TCAC de 12,41%, catalysé par les flexibilités permanentes de Medicare et la pénétration des smartphones. Le CMS a confirmé la parité de paiement pour les visites comportementales audio seulement, améliorant la portée parmi les patients manquant de haut débit. L'analyse de sentiment pilotée par l'IA pendant les sessions vidéo signale les risques de suicide en temps réel, permettant une intervention proactive. L'Internet des objets médicaux devrait grimper à 588,9 milliards USD d'ici 2030, intégrant des capteurs passifs qui alimentent les données d'adhérence directement aux cliniciens, renforçant ainsi les modèles de remboursement basés sur les résultats.

Note: Parts de segment de tous les segments individuels disponibles à l'achat du rapport
Par groupe d'âge : Les adultes restent au cœur, la demande gériatrique grimpe le plus rapidement
Les adultes âgés de 18 à 64 ans représentaient 63,11% des revenus en 2024, reflétant une forte prévalence dans les populations actives et la couverture d'assurance parrainée par l'employeur. Les entreprises ont ajouté des modules de santé mentale aux programmes de bien-être, l'utilisation stimulant la productivité et réduisant l'absentéisme. Les services de télé-coaching surpassent les programmes d'assistance aux employés traditionnels en offrant une disponibilité 24h/24 et 7j/7 et des coachs culturellement adaptés.
La demande gériatrique est prête à progresser à un TCAC de 7,21%, catalysée par le vieillissement de la population et les interventions spécialisées pour la démence et la dépression. Environ 15% des adultes plus âgés font face à des troubles de santé mentale, mais les contraintes de mobilité entravent les visites de clinique. La télé-psychiatrie comble les lacunes d'accès, et les modules TCC adaptés aux gériatriques intègrent des aides mémoire et des caractéristiques d'accommodation sensorielle. Les centres académiques tels que l'Hôpital McLean ont déployé des consortiums de formation continue pour améliorer les compétences des prestataires dans les meilleures pratiques de psychiatrie de fin de vie.

Note: Parts de segment de tous les segments individuels disponibles à l'achat du rapport
Analyse géographique
L'Amérique du Nord a dominé le marché de la réhabilitation comportementale avec une part de 42,15% en 2024 grâce à une couverture d'assurance complète et des réseaux de prestataires matures. La mise en œuvre des réglementations de parité et 602 millions USD de financement fédéral pour la ligne de crise 988 en 2025 renforcent l'accès aux services. La consolidation est rapide car les fonds de capital-investissement achètent des plateformes multi-états, standardisent les dossiers médicaux électroniques, et élèvent les rapports de résultats. La syndicalisation croissante parmi le personnel clinique, cependant, augmente les coûts salariaux et pousse les opérateurs vers les efficiences de télé-supervision.
L'Asie-Pacifique est la région à croissance la plus rapide, enregistrant un TCAC de 7,01% entre 2025 et 2030. Les campagnes gouvernementales au Japon, en Chine, et en Inde déstigmatisent les consultations de santé mentale et intègrent la couverture dans les régimes d'assurance nationaux. Les programmes de déplacement de tâches qui certifient les conseillers de niveau baccalauréat élargissent rapidement la capacité. Le secteur med-tech de la région investit dans des chatbots agnostiques linguistiques pour surmonter les pénuries de cliniciens et étendre les services de réhabilitation comportementale dans les districts ruraux.
L'Europe a maintenu 27% des revenus en 2024, soutenue par une couverture de santé universelle et des mécanismes de protection sociale robustes. Des pays comme le Royaume-Uni et l'Allemagne ont introduit des formulaires de thérapeutiques numériques qui permettent aux médecins de prescrire des programmes cognitivo-comportementaux basés sur des applications remboursés sous des fonds statutaires. Les démographies de la main-d'œuvre, cependant, signalent des retraites imminentes ; plusieurs nations de l'UE offrent maintenant des voies de licence accélérées pour les migrants avec des références psychiatriques.
Le Moyen-Orient et l'Afrique, bien que plus petits en base, connaissent une croissance constante alors que les gouvernements intègrent les objectifs de santé mentale dans les plans de vision nationaux. Les plateformes de télésanté contournent la rareté des cliniciens et la stigmatisation culturelle, particulièrement dans les États membres du Conseil de coopération du Golfe. Les ONG internationales s'associent avec les ministères locaux pour construire des centres de réhabilitation communautaires et former des travailleurs de soutien par les pairs, alimentant la demande naissante pour les interventions basées sur des preuves.

Paysage concurrentiel
L'arène concurrentielle est modérément concentrée. Universal Health Services a signalé une hausse de revenus de 10,71% dans son segment comportemental durant 2024 et a investi 286 millions USD dans les améliorations d'installations pour étendre la capacité de lits. Acadia Healthcare a accéléré les ouvertures de cliniques de novo dans les métros secondaires américains, couplant les programmes TCC avec des tableaux de bord de soins basés sur la mesure. Magellan Health met l'accent sur les soins intégrés, tirant parti de ses contrats de découpage de santé comportementale gérée pour canaliser les références vers les centres ambulatoires propriétaires.
Les entrants technologiques comme Teladoc Health et Lyra Health se différencient par le triage IA, la messagerie asynchrone, et les contrats d'employeurs liés aux résultats. Leurs modèles légers en actifs s'étendent plus rapidement que les hôpitaux en briques et mortier et réduisent les coûts marginaux par session. Les chaînes traditionnelles répondent en ajoutant des portes d'entrée numériques, lançant des programmes ambulatoires intensifs hybrides, et s'associant avec des start-ups de soins virtuels pour conserver leur part dans le marché de la réhabilitation comportementale.
Les fusions et acquisitions tournent autour de l'expansion géographique et de l'intégration verticale. Les groupes hospitaliers achètent des unités de stabilisation de crise pour sécuriser les pipelines de référence, tandis que les cliniques spécialisées acquièrent des services de laboratoire pour internaliser les revenus de test de drogues. L'examen croissant des procureurs généraux d'État sur les métriques de qualité et les pratiques de facturation pousse les opérateurs à publier des mesures de résultats rapportés par les patients et à investir dans des programmes de bien-être de la main-d'œuvre, maintenant ainsi la compétitivité.
Leaders de l'industrie de la réhabilitation comportementale
-
Aurora Behavioral Health System
-
Promises Behavioral Health
-
American Addiction Centers Holdings Inc.
-
Acadia Healthcare Co. Inc.
-
Behavioral Health Group LLC
- *Avis de non-responsabilité : les principaux acteurs sont triés sans ordre particulier

Développements récents de l'industrie
- Janvier 2025 : Oceans Healthcare a acquis Haven Behavioral Healthcare, entrant dans cinq nouveaux états et élargissant son réseau ambulatoire.
- Décembre 2024 : L'Administration Healey-Driscoll au Massachusetts a déboursé 12,4 millions USD à 37 collèges pour renforcer la main-d'œuvre de santé comportementale en compensant les coûts de stage non rémunérés.
Portée du rapport mondial sur le marché de la réhabilitation comportementale
Selon la portée de l'étude, la santé comportementale est l'étude scientifique des émotions, comportements, et biologie liés au bien-être mental d'une personne, sa capacité à fonctionner dans la vie quotidienne, et son concept de soi. La santé comportementale est le terme préféré pour la santé mentale. Le marché de la réhabilitation comportementale est segmenté par type de trouble comportemental (trouble anxieux, trouble de l'humeur, trouble d'abus de substances, trouble de la personnalité, et trouble du déficit d'attention), cadre de soins de santé (réhabilitation comportementale ambulatoire, réhabilitation comportementale hospitalière, et réhabilitation comportementale résidentielle), méthode de traitement (conseil, médicaments, services de soutien, et autres méthodes de traitement), et géographie (Amérique du Nord, Europe, Asie-Pacifique, Moyen-Orient et Afrique, et Amérique du Sud). Le rapport de marché couvre également les tailles de marché estimées et les tendances pour 17 pays dans les principales régions à l'échelle mondiale. Le rapport offre la valeur (en millions USD) pour les segments ci-dessus.
| Trouble anxieux |
| Trouble de l'humeur |
| Trouble d'abus de substances |
| Trouble de la personnalité |
| Trouble du déficit d'attention |
| Trouble du spectre autistique |
| Programmes ambulatoires |
| Programmes d'hospitalisation |
| Programmes résidentiels |
| Conseil |
| Médicaments |
| Services de soutien |
| Autres méthodes de traitement |
| En personne basé sur les installations |
| Réhabilitation virtuelle / téléréhabilitation |
| Hybride |
| Enfants et adolescents (≤17 ans) |
| Adultes (18-64 ans) |
| Gériatrique (≥65 ans) |
| Amérique du Nord | États-Unis |
| Canada | |
| Mexique | |
| Europe | Allemagne |
| Royaume-Uni | |
| France | |
| Italie | |
| Espagne | |
| Reste de l'Europe | |
| Asie-Pacifique | Chine |
| Japon | |
| Inde | |
| Australie | |
| Corée du Sud | |
| Reste de l'Asie-Pacifique | |
| Moyen-Orient et Afrique | CCG |
| Afrique du Sud | |
| Reste du Moyen-Orient et de l'Afrique | |
| Amérique du Sud | Brésil |
| Argentine | |
| Reste de l'Amérique du Sud |
| Par type de trouble comportemental | Trouble anxieux | |
| Trouble de l'humeur | ||
| Trouble d'abus de substances | ||
| Trouble de la personnalité | ||
| Trouble du déficit d'attention | ||
| Trouble du spectre autistique | ||
| Par cadre de soins de santé | Programmes ambulatoires | |
| Programmes d'hospitalisation | ||
| Programmes résidentiels | ||
| Par méthode de traitement | Conseil | |
| Médicaments | ||
| Services de soutien | ||
| Autres méthodes de traitement | ||
| Par mode de prestation | En personne basé sur les installations | |
| Réhabilitation virtuelle / téléréhabilitation | ||
| Hybride | ||
| Par groupe d'âge | Enfants et adolescents (≤17 ans) | |
| Adultes (18-64 ans) | ||
| Gériatrique (≥65 ans) | ||
| Géographie | Amérique du Nord | États-Unis |
| Canada | ||
| Mexique | ||
| Europe | Allemagne | |
| Royaume-Uni | ||
| France | ||
| Italie | ||
| Espagne | ||
| Reste de l'Europe | ||
| Asie-Pacifique | Chine | |
| Japon | ||
| Inde | ||
| Australie | ||
| Corée du Sud | ||
| Reste de l'Asie-Pacifique | ||
| Moyen-Orient et Afrique | CCG | |
| Afrique du Sud | ||
| Reste du Moyen-Orient et de l'Afrique | ||
| Amérique du Sud | Brésil | |
| Argentine | ||
| Reste de l'Amérique du Sud | ||
Questions clés auxquelles répond le rapport
Quelle est la taille projetée du marché de la réhabilitation comportementale d'ici 2030 ?
La taille du marché de la réhabilitation comportementale devrait atteindre 800,63 milliards USD d'ici 2030, croissant à un TCAC de 6,51%.
Quel segment s'étend le plus rapidement au sein du marché de la réhabilitation comportementale ?
Le segment de réhabilitation virtuelle/téléréhabilitation progresse au TCAC le plus élevé de 12,41% en raison du remboursement permanent de télésanté et de l'adoption technologique.
Pourquoi les programmes ambulatoires dominent-ils le marché de la réhabilitation comportementale ?
Les programmes ambulatoires détiennent 37,12% des revenus car les modèles communautaires sont rentables, réduisent la stigmatisation, et s'alignent avec les incitations de paiement basées sur la valeur.
Comment les nouvelles règles de parité devraient-elles influencer la croissance du marché ?
Les règles finales MHPAEA en vigueur en 2025 imposent une couverture égale pour les services comportementaux et médicaux, élargissant l'accès assuré et stimulant la demande des prestataires.
Qu'est-ce qui stimule la croissance rapide du marché de la réhabilitation comportementale en Asie-Pacifique ?
La sensibilisation croissante à la santé mentale, l'inclusion d'assurance gouvernementale, et les innovations de télésanté propulsent un TCAC de 7,0% à travers l'Asie-Pacifique.
Dernière mise à jour de la page le:



